INTRODUCCIÓN A LA PSICOGERIATRÍA · 2018. 7. 3. · con disminución de los receptores 5-HT1a y...
Transcript of INTRODUCCIÓN A LA PSICOGERIATRÍA · 2018. 7. 3. · con disminución de los receptores 5-HT1a y...

El joven conoce las reglas, pero el viejo las excepciones
INTRODUCCIÓN A LA PSICOGERIATRÍA
Maria Iglesias González
Parc Sanitari Sant Joan de
Déu
13 de junio de 2018

INTRODUCCIÓN

DEFINICIÓN
❖ Psicogeriatría o psiquiatría geriátrica: Atención
multidisciplinar a la salud mental del paciente anciano.
❖ Envejecimiento desde un punto de vista HOLÍSTICO:
❖ Biológico
❖ Psicológico
❖ Social
❖ 65 años de edad

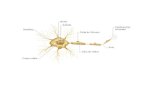
ENVEJECIMIENTO BIOLÓGICO
❖ Existe un envejecimiento de todos los órganos, en
tamaño y funcionalidad de forma progresiva.
- Coloración amarillenta por depósito de lipofuscina
- Disminución del peso desde los 30 años a un ritmo de 2-3 g/año
- Disminución del volumen del cerebro a partir de los 50 años a un ritmo
de 2% cada década
- Aumento del tamaño de los ventrículos desde los 21 hasta los 70 años
en 0’3ml/año
- Aumento de los surcos cerebrales, sobretodo a nivel frontal
- Disminución de las circunvoluciones cerebrales
- Aumento de las fisuras vermianas del cerebelo
- Meninges con fibrosis, acumulaciones de calcio y zonas de osificación
- Disminución de la luz y aumento de la rigidez de las arterias cerebrales.
❖ Cambios macroscópicos
❖ Cambios microscópicos
❖ Cambios en la neurotransmisión
❖ Cambios funcionales: Condicionan cambios en la
manifestación sintomática de los síndromes
psiquiátricos
- No parece haber una pérdida significativa de neuronas, sino cambios
y disminución de su volumen
- Los cambios tienen una distribución anatómica muy irregular.
- Puede existir neurogénesis en algunas zonas (neuroplasticidad)
- La membrana plasmática pierde contenido proteico y acumula colesterol.
Esto aumenta la rigidez y enlentece el metabolismo
- Acumulaciones intraneuronales de lipofuscina
- Aparición de degenración granulovacuolar, ovillos neurofibrilares, depósitos
de amiloide, placas seniles y cuerpos de inclusión de Lewy
- Hiperactividad glial (aumento de astrocitos y disminución de
oligodendrocitos).
- Sistema colinérgico: Disminución de la síntesis de acetilcolina y de los
receptores muscarínicos
- Sistema serotoninérgico: Concentraciones de serotonina mantenidas pero
con disminución de los receptores 5-HT1a y 5-HT2a de la corteza cerebral.
- Sistema dopaminérgico: Pérdida de neuronas en sustancia negra,
disminución de la actividad de los receptores D2 en el núcleo estriado.
-…- Cambios que afectan a nivel somatosensorial, motor, fisiología del
sueño, cognitivo y afectivo.

ENTREVISTA CLÍNICA Y ANAMNESIS

EL PACIENTE
❖ Es el FOCO de la entrevista.
❖ Siempre dirigirse primero al paciente
❖ Eliminar fuentes de distracción (familia)
❖ Explorar autosuficiencia, personalidad, afectividad
❖ Diferencia de edad

POSICIONAMIENTO Y DISTANCIA
❖ Valorar grado de acercamiento
❖ Valorar girar la silla hacia el paciente o recostarse en la
cama
❖ Modular el tono de voz
❖ Hablar de cara al paciente, contacto visual
❖ Comprobar la comprensión
❖ Utilizar preguntas sencillas o incluso dicotómicas
❖ Lenguaje no verbal

LUGAR / SETTING
❖ DOMICILIARIO
❖ Mucha información de las condiciones
❖ Intrusión, dificultad para estar a solas
❖ HOSPITALARIO
❖ Datos médicos disponibles
❖ La sintonía con el personal puede condicionar, falta de
información social o relacional
❖ RESIDENCIAL

LA FAMILIA
❖ A menudo son necesarios
❖ Permiten contraste de
información
❖ Adquisición de roles:
❖ Cuidador principal
❖ Víctima
❖ Facilitador de la patología
❖ Director…
❖ Importante conocer red de
alianzas

ESTRESORES DE LA EDAD AVANZADA
❖ Enfermedad física
❖ Enfermedad del cónyuge
❖ Déficits sensoriales: Aislamiento
❖ Fallecimientos y duelos
❖ Ansiedad ante la propia muerte
❖ Jubilación
❖ Institucionalización
❖ Dinero, finanzas, pensiones…
❖ Robos, agresiones
❖ Problemas familiares
❖ Problemas en la vivienda
❖ Grado de dependencia
❖ Aislamiento por introversión
social
❖ Locus de control externo
❖ Deterioro cognitivo

MOTIVO DE CONSULTA
❖ Condiciones de aparición:
❖ Estertores y precipitantes: físicos y emocionales
❖ Sucedido de acontecimientos
❖ Síntomas físicos (sobretodo vegetativos)
❖ Cambios asociados a la enfermedad:
❖ Velocidad de cambio

ANTECEDENTES
❖ FAMILIARES
❖ PERSONALES
❖ HISTORIA MÉDICA
❖ SEXUALIDAD

EVALUACIÓN NEUROLÓGICA
❖ Cambios cognitivos rápidos
❖ Traumatismos craneales
❖ Déficits agudos de función
❖ Síntomas neurológicos transitorios (mareos/inestabilidad)
❖ Síntomas de localidad motora o sensitiva
❖ Cefaleas
❖ Temblor, trastornos del movimiento
❖ Trastornos de la marcha
❖ Alteración del patrón de sueño
❖ Exposición a sustancias tóxicas o medicamentos

EXPLORACIÓN PSICOPATOLÓGICA
❖ Aspecto externo y presentación
❖ Nivel de actividad
❖ Capacidad de introspección y
estilo atribuciones
❖ Percepción
❖ Órganos sensoriales
❖ Fenómenos alucinatorios
❖ Pensamiento
❖ Forma y contenido
❖ Fenómenos delirantes
❖ Lenguaje
❖ Afectividad
❖ Estado de ánimo
❖ Ideación suicida
❖ Fenómenos relacionados
con la ansiedad
❖ Estado cognitivo
❖ Grado de competencia
funcional

ESTADO COGNITIVO
❖ Momento de inicio
❖ Ritmo de progresión
❖ Carácter fluctuante o progresivo
❖ Empeoramiento reciente y factores relacionados
❖ Síntomas presentes
❖ Repercusión sobre funcionalidad
❖ Presencia de síntomas neurológicos acompañantes
❖ Historia familiar de demencia

ÁREAS DE EXPLORACIÓN NPS
❖ Orientación (desorientación): Temporal y espacial
❖ Atención (aprosexia)
❖ Memoria (amnesia): Reciente, largo plazo
❖ Lenguaje (afasia)
❖ Praxias (apraxia): Sobretodo constructivas gráficas
❖ Gnosias (agnosia): Visuales, táctiles y corporales
❖ Cálculo (acalculia)
❖ Capacidades ejecutivas y función frontal
❖ Pensamiento, capacidad de juicio y abstracción

INSTRUMENTOS DE MEDIDA COGNITIVA
❖ La utilización de tests cognitivos es muy recomendable
❖ Test de screening:
❖ Examen Mini-Mental Cognoscitivo
❖ Test de Pfeiffer
❖ Test de fluidez verbal categorial
❖ Test del dibujo del reloj

EVALUACIONES PSICOMÉTRICAS
❖ Instrumentos de ayuda que NUNCA sustituirán el juicio
clínica
❖ Ayuda a la sistematización del trabajo. Criterios
ambiguos en DSM-5 y CIE-10 para la depresión
geriátrica.
❖ Atención!!!! Características propias del paciente anciano
HRSD MADRS BDI
Insomnio Sueño disminuido
Imagen corporal
(estar preocupado por
la imagen)
Síntomas somáticos
gastrointestinalesApetito disminuido Capacidad laboral
Síntomas somáticos
generales
Dificultades de
concentraciónTrastornos del sueño
Síntomas genitales Astenia Cansancio
Pérdida de pesoPérdida de
apetito/peso
Líbido

LABORATORIO
LABORATORIO

NEUROIMAGEN
❖ Primer episodio
❖ Comienzo presenil del deterioro cognitivo
❖ Declive cognitivo muy rápido
❖ Historia de hemorragia o uso de anticoagulantes
❖ Traumatismo craneal grave reciente
❖ Hª de neoplasia con riesgo de M1 cerebral
❖ Hª de incontinencia o alteraciones de la marcha
❖ Signos neurológicos mal definidos o mal explicados por la exploración
❖ Focalidad de aparición reciente

PATOLOGÍAS DEL PACIENTE ANCIANO

DEPRESIÓN
❖ Prevalencia TDM >75 años: 4,6-9,3%. Síntomas depresivos
menores: 4,5-37,4%
❖ La mayor parte de los episodios depresivos en fase avanzada son
recurrencias
❖ Mayor prevalencia en mujeres
❖ Mayor prevalencia en demencia (Alzheimer: 15-50%)
❖ Institucionalización precoz
❖ Sobrecarga del cuidador
❖ Aumenta la mortalidad y riesgo de suicidio


PSICOPATOLOGÍA ESPECÍFICA
❖ Mayor enlentecimiento o agitación
❖ Más quejas somáticas
❖ Más pensamientos de muerte
❖ Mayor presencia de ideación delirante
❖ Menor expresión de tristeza
❖ Quejas subjetivas de pérdida de memoria
❖ Ansiedad presente de forma importante
❖ Déficits cognitivos
❖ Disminución de las funciones ejecutivas
❖ Alteración de la atención / memoria
❖ Disminución de la velocidad de procesamiento


DEPRESIÓN Y DEMENCIA
❖ Controversias
❖ Factores de riesgo
ALTO NIVEL CULTURAL
SEVERIDAD DEL EPISODIO
DEPRESIVO
MAYOR DISFUNCIÓ EJECUTIVA
POCA EFICACIA DEL TRATAMIENTO

DEPRESIÓN Y SUICIDIO
❖ Menos impulsivos, mayor
letalidad, baja rescatabilidad =
Mayor probabilidad de éxito

TRATAMIENTO DE LA DEPRESIÓN
❖ Clínica subdepresiva y clínica leve: Psicoterapia o medicación antidepresiva (NICE)
❖ Primera línea: ISRS
❖ Efectos secundarios: Hipotensión ortostática, efectos anticolinérgicos, sedación.
❖ Respuesta tardía (10 semanas)
❖ Atención la hiponatremia!!!!
❖ Antidepresivos duales: Venlafaxina
❖ Potenciación:
❖ Deprax: Resultados en síntomas confusionales
❖ Mirtazapina: Noradrenérgico
❖ Bupropion: Dopaminérgico
❖ Litio: Dosis menor que en jóvenes, monitorización de la función renal
❖ Antipsicóticos: Aripiprazol (15-20mg/día), Quetiapina (300-600mg/día)
❖ Depresión resistente: TEC
START LOW,
GO SLOW!!!!!!!!!

PSEUDODEMENCIA DEPRESIVA
❖ Concepto no claramente delineado.
❖ No siempre es reversible (aunque más frecuentemente)
❖ Sintomatología aparentemente demencial que surge en
el contexto de otros cuadros psiquiátricos
❖ 75% casuística afectiva
Pseudodemencia depresiva Demencia
Inicio agudo No siempre inicio agudo
Hª familiar/personal depresiónNo siempre existe Hª familiar/personal
depresión
Fluctuación de la capacidad cognitivaNo hay fluctuación de la capacidad
cognitiva
Quejas subjetivas de disfunción
cognitiva
Falta de introspección de déficit
cognitivo
No alteraciones de la conducta Alteraciones conductuales de demencia
Mejora con tratamiento antidepresivoNo existe mejora con tratamiento
antidepresivo

TRASTORNO BIPOLAR
❖ ¿Entidad nueva o iniciada en etapas más jóvenes (lo
más frecuente)?
❖ Síntomas del espectro maníaco de origen “orgánico”:
Afectaciones vasculares, tumores, farmacológicas,
degenerativas…
❖ 49% de los pacientes han tenido episodios depresivos
previamente
Síntomas confusionales
Trastorno cognitivo
Alteraciones del comportamiento
Delirios paranoides no congruentes con el estado de
ánimo
Estado mixto en forma de manía disfórica
Discurso circunstancial, más que fuga de ideas
Hiperactividad y humor expansivo menos frecuentes
Irritabilidad y hostilidad más frecuentes que euforia

DELIRIUM
❖ Síndrome clínico plurietiológico
❖ Dificultades para su identificación, peor pronóstico:
❖ Entidad silente/hipoactiva en la mayoría de casos (hasta el
70%!)
❖ Transitorio, fluctuante
❖ Competencia de especialidades por su naturaleza borderline
❖ Múltiples causas subyacentes
❖ Atipicidad
❖ Alta médica precoz, sobrecarga familiar

CARACTERÍSTICAS BÁSICAS
❖ ALTERACIÓN NIVEL DE
CONCIENCIA Y ATENCIÓN
❖ CAMBIO EN LAS FUNCIONES
COGNITIVAS RESPECTO A
NIVEL PREVIO
❖ INICIO BRUSCO Y CURSO
FLUCTUANTE
❖ 15-20% ingresos en unidades
médicas (más en cirugía)

FACTORES PREDISPONENTES
❖ Edad (ancianos)
❖ E. somática grave
❖ DCL y demencia
❖ Delirium previo
❖ Fragilidad física
❖ Ingreso por infección o deshidratación
❖ Polifarmacia
❖ Cirugía reciente (fémur, cardíaca)
❖ Consumo habitual de alcohol
❖ Insuficiencia hepática o renal
FACTORES PRECIPITANTES
❖ Inmovilidad
❖ Uso de contenciones físicas
❖ Catéteres, sondas, vías
❖ Yatrogenia
❖ Hipoxemia
❖ Desnutrición
❖ Psicofármacos
❖ E. intercurrente
❖ Deshidratación
❖ Estrés ambiental
❖ Cambios de ubicación

CARACTERÍSTICAS CLÍNICAS
❖ Alteración de la conciencia
❖ Déficit de memoria
❖ Desorientación
❖ Alteración de la capacidad constructiva visual
❖ Alteraciones de las funciones ejecutivas (afectación áreas prefrontales)
❖ Alteración del pensamiento y el lenguaje
❖ Alteraciones sensoriales y perceptivas
❖ Otras: Trastornos psicomotores, ciclo sueño-vigilia, contenido del
pensamiento, emocionales, neurovegetativas…

TRATAMIENTO
❖ ANTIPSICÓTICOS
❖ Haloperidol: 0.5 -2 mg/día (máximo 5 mg). Si agitación 2.5-5 mg im. Valorar SEP.
❖ Risperidona: 0.5 -2 mg/día. Más indicado si agitación no muy intensa. Cuidado SEP.
❖ Olanzapina: 2.5 - 5 mg/día. Cuidado sedación y efecto anticolinérgico.
❖ Quetiapina: 25 - 100 mg/día. Efecto sedante y anticolinérgico. Valorar en prevención.
❖ BENZODIACEPINAS: pueden ser más confusionales
❖ Lorazepam: 1 - 2 mg/día. Por su vida media más corta
❖ OTROS
❖ Trazodona: 50 - 200 mg/día. Útil en asociación a antipsicóticos
❖ Clometiazol 192 mg: Vida media muy corta. Produce rápida dependencia
❖ Acetilcolinesterasa: En pacientes con demencia
SOPORTE VITAL
Fluidoterapia
Nutrición
Glucosa y tiamina (si
depravación)
MEDIDAS AMBIENTALES
Orientación y memoria
Ambiente tranquilo
Corregir deficiencias sensoriales
Reducir contenciones físicas
No dejar a los pacientes solos
❖ DIAGNÓSTICO ETIOLÓGICO Y TRATAMIENTO DE LA
ETIOLOGÍA!!!!!
❖ Bioquímica completa
❖ Hemograma completo
❖ Analítica de orina
❖ SatO2
❖ ECG
❖ Rx tórax
❖ TC / RMN si procede

TRASTORNOS PSICÓTICOS
❖ Vulnerabilidad de la población
anciana a presentar episodios
psicóticos.
❖ >95 años sin demencia:
Prevalencia 7’4%.
❖ Asociación a múltiples
trastornos, más
frecuentemente patología
orgánica.

PSICOSIS Y DEMENCIA
❖ Causa más frecuente de clínica psicótica en el anciano
❖ Mal pronóstico (alteraciones conducta, institucionalización precoz)
❖ Prevalencia delirios 9-63% / alucinaciones 4-41%
❖ Alteraciones sensoperceptivas mejor respuesta que delirios al tratamiento farmacológico
❖ Delirios simples (por capacidad cognitiva alterada)
❖ Contenido paranoide: robos, desconfianza a familiares, abandono
❖ Misidentificaciones:
❖ Prosopagnosia: reconocimiento
❖ Síndrome de Capgras: suplantación
❖ Síndrome de Fregoli: hiperidentificación
❖ Paramnesia reduplicativa

PSICOSIS Y AFECTIVIDAD
❖ Es la segunda causa más frecuente de psicosis en el
anciano
❖ Secundaria a Trastorno Depresivo Mayor
❖ Contenido de los delirios:
❖ Somáticos: Más frecuentes las ideas nihilistas que en
población joven.
❖ Persecución
❖ Culpa

TRASTORNOS PSICÓTICOS EN EDAD TARDÍA
❖ Inicio en la juventud
❖ Trastornos delirantes
crónicos
❖ Trastornos esquizoafectivos
❖ Inicio en la edad tardía
❖ LOS: Esquizofrenia de inicio
> 40 años
❖ VLOS: Esquizofrenia y
trastornos delirantes > 60
años.

LOS y VLOS
❖ Prevalencia desconocida: 1%. > 65 años: 0,1-0,5%
❖ Factores psicosociales asociados al envejecimiento
❖ Rasgos de personalidad premórbida (paranoides, esquizotípicos)
❖ Frecuente alteración sensorial
❖ Mejor respuesta a tratamiento a dosis bajas
❖ Menos trastornos formales del pensamiento y síntomas negativos
❖ Más alucinaciones visuales
❖ Contenido de los delirios: Persecutorio (85%), Autorreferencial (76%), Control
(25%), Grandiosidad (12%), Hipocondriforme (11%), Delirio de tabiques o
particiones.

TRASTORNO DELIRANTE
❖ Inicio en la edad adulta tardía
(35-55 años).
❖ Más frecuente en mujeres
(inicio hasta los 60-69 años)
❖ Hombres = Paranoide, Mujeres
= Erotomaníaco/somático
❖ 75% casados

TRATAMIENTO
❖ Tratamiento ambiental
❖ Tratamiento antipsicótico:
❖ Evitar formas intramusculares y de larga duración
❖ Elegir el fármaco de forma individualizada!
❖ Informar paciente / cuidadores
❖ Start low, go slow!
❖ Evaluar durante las 4 primeras semanas la respuesta y tolerancia
❖ Seguimientos de evolución primeros 3 y 6 meses
❖ Plantearse supresión del tratamiento tras 1-3 meses de síntomas controlados
de forma gradual.

DIAGNÓSTICO DIFERENCIAL
Delirium Demencia Depresión Tr Psicótico
Inicio Abrupto Gradual Variable Variable
Curso Fluctuante Progresivo Recurrente Crónico
Conciencia Alterada Normal Normal Normal
Atención Alterada
Alterada en
fases
avanzadas
Puede estar
afectada
Puede estar
afectada
Orientación Fluctuante Alterada Normal Normal
Alucinaciones FrecuentesFases
avanzadasCatatímicas Frecuentes
Duración Horas-meses Meses-añosSemanas-
mesesMeses-años

MUCHAS GRACIAS!
MARIA IGLESIAS
GONZÁLEZ
PARC SANITARI SANT
JOAN DE DÉU