Leucemias
-
Upload
sergio-pedraza -
Category
Documents
-
view
6.510 -
download
0
description
Transcript of Leucemias

Leucemias
Elaborado por: Juan Sergio Pedraza de León

Introducción
• Las leucemias son transformaciones malignas de las cels mieloides o linfoides de la médula ósea.
• Se clasifican en: agudas y crónicas.– Agudas: involucran a las cels inmaduras (blastos).– Crónicas: proliferación de las cels maduras.

Leucemia mieloblástica aguda (LMA)
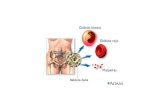
• Neoplasia de las cels precursoras mieloidesque se acumulan en médula ósea (MO), sangre periférica y órganos periféricos.
• Lleva a una reducción de eritrocitos, plaquetas y granulocitos.

Epidemiología
• Afecta tanto a adultos como a niños.• Constituye el 3% de todas las neoplasias.
• Es la leucemia aguda más común (80%) en el adulto.• Representa el 10% de las leucemias en niños
menores de 10 años.
• Edad promedio: 65 años• Su incidencia aumenta con la edad.

Etiología Factores de riesgo Ejemplo:
Sustancias químicas Cloranfenicol, tabaco, benceno.
Radiación previa
Anomalías genéticas Trisomía 21, anemia de Fanconi, ataxia-telangiectasia
Infecciones Virus HTLV-1
Otras enfermedades hematológicas
Anemia aplásica, síndromes mielodisplásicos
Síndromes familiares Síndrome de Li-Fraumeni

Clasificación
• Clasificación franco-americana-británica (FAB)
• Clasificación de la OMS

• Para hacer el diagnóstico de LMA es necesario que el número de blastos en MO –de preferencia- o sangre periférica sea mayor de 20% (según la OMS) o 30% (según la FAB).

Clasificación de la OMS
• Define cuatro tipos de LMA:1. Con anomalías genéticas recurrentes2. Con características mielodisplásicas3. Relacionadas a tratamiento previo4. No especificadas en otra clasificación

Clasificación de la FAB
• Las divide en siete grupos diferentes
– M1, M2, M4 y M5 las más comunes

Cuadro clínico
• Sintomatología relacionada con pancitopenia– La fatiga suele ser el primer síntoma
• Los órganos comúnmente afectados son: piel, SNC, hígado, timo y testículos.

Diagnóstico • Después de la sospecha clínica se realizan los
siguientes estudios clínicos:1. Biopsia y aspirado de
MONecesaria la presencia de 20% de blastos en MO para su diagnóstico. Es posible observar los cuerpos de Auer en el citoplasma de las cels malignas en M2-M3. Tinciones para la biopsia: mieloperoxidasa, sudán negro, esterasa inespecífica, hematoxilina-eosina.
2. Estudios citogéneticos y de inmunofenotipo en biopsia y aspirado de MO
LMA+: CD34, HLA-DR, CD117, CD13 y CD33. siempre son negativas para desoxinucleotidiltransferasa terminal (TdT).
3. Biometría Hemática y Frotis de Sangre Periférica
79% presentan trombocitopenia de 100 000/mm3 al momento del Dx. Anemia normocítica normocrómica con cuenta normal de reticulocitos. Neutrófilos de 15 000/mm3. El 95% muestra mieloblastos circulantes en sangre periférica.
4. Química sanguínea Deshidrogenasa láctica y ácido úrico suelen estar elevados en Leucemia promielocítica aguda (LPA) después de haber iniciado tto.
5. Tiempos de coagulación y productos de la degradación de la fibrina
En M3, M5 pueden presentar coagulación intravascular diseminada (CID).

Tratamiento I
• Desaparición de la sintomatología
• Recuperación de las series hematopoyéticas en MO y SP
• Disminución de los blastos en menos de 5% en MO.
• El tto es el mismo para todas las LMA, con excepción de M3.

Tratamiento II
• El tto consiste en dos fases:– Fase de inducción: antraciclina + citarabina (araC).
Remisión 70-80%.– Fase de consolidación: mismo esquema de la fase
de inducción.• Si el paciente es joven o tiene factores favorables, se le
puede realizar un trasplante de MO.
•M3: aparte de las fases de inducción y consolidación, se utiliza la droga ATRA (all-trans-retinoic acid), para evitar la CID.


Leucemia/linfoma linfoblástico de cels precursoras pre B ó pre T
• Antes conocida como leucemia linfoide aguda (LLA) o leucemia linfoblástica aguda.
• Neoplasia maligna que afecta a las cels precursoras de los linfocitos en la MO.
• La mayoría son pre B.
• Linfoma: masa mediastinal, retroperitoneal o en cualquier otro sitio + 25% de blastos en MO.
• Leucemia: >25% de blastos en MO, con/sin masa.

Epidemiología
• Se presenta en el primer decenio de la vida y en edad adulta.
• En niños es más común que la LMA.
• Los LLL pre B representan el 2% de las neoplasias linfoides y se observan más en niños, varones y caucásicos.
• La LLL pre T: adolescencia.
• Factores de riesgo: radiación previa, tóxicos y virus.

Clasificación
• Clasificación de la OMS para linfomas.• Según la FAB:
1. LLA-L1: blastos pequeños.2. LLA-L2: blastos grandes3. LLA-L3 (tipo Burkitt): blastos grandes con
citoplasma vacuolado

Cuadro clínico
• Varía según el linaje.• Pre B: inician con anemia, trombocitopenia y neutropenia.– Fatiga, sangrados e infecciones.
• 50% presentan hepato, esplenomegalía o linfadenopatía.• LLL pre T inicia con linfadenopatía (cervical, supraclavicular
o axilar) o masa mediastinal en el 75%.
• Síntomas B– http://es.wikipedia.org/wiki/S%C3%ADntomas_B
• Es común que afecte a SNC

Diagnóstico I
• Historia clínica• Exploración física• Biometría hemática• Frotis de sangre
periférica• Biopsia de MO u
órgano involucrado
• Pancitopenia, linfoblastos pequeños, con escaso citoplasma, cromatina densa. Sin cuerpos de Auer.
• Tinción de mieloperoxidasa en biopsia de MO es negativa.
• TdT + con excepción del pre B tardío

Diagnóstico II
• Por inmunofenotipo, las pre B se clasifican en:1. Célula precursora B precoz (CD19, CD79a, CD22 en el
citoplasma)2. Célula precursora común (CD10 o CALLA)3. Célula B tardía (CD20+, TdT-)El 50% de las pre B son CD44+
• Pre T:1. Célula precursora T precoz (CD2, CD7, CD38, CD3 en el
citoplasma)2. Célula precursora común (C1a, ACD3, CD4/CD8)3. Célula precursora tardía (CD4/CD8)

Diagnóstico III
• Es común ver anormalidades cromosómicas :– Numéricas y/o translocación.
• Pre B numéricas: hiperploidia, hipoploidia y seudohipoploidia/translocación.
• Translocaciones: t(9;22)(q34;q11) o CrPh+ más común en el adulto, es de mal pronostico; t(v11q23) niños menores de un año y adultos, mal pronostico; t(12;21)(p12;q22) buen pronostico.
• 1/3 de los pacientes pre T 12q11 y 7q34. mutaciones puntuales que afectan al gen NOTCH 1.

Tratamiento I
• Inducción para la remisión– Reducción de blastos en MO a menos del 5%,
ausencia de cels + en sangre periférica, BH normal y ausencia de sintomatología.
– Vincristina + corticoesteroides (prednisona o dexametasona) y una antraciclina.
– Profilaxis intratecal• Metotrexato + mercaptopurina y radiación (2400 cGy)
– Si presenta CrPh+ agregar imatinib

Tratamiento II
• Fase de consolidación:– Altas dosis de metotrexato, araC y esteroides o
vincristina, ciclosfosfamida, citarabina o daunorrubicina).
– Profilaxis en SNC– Si el pronostico es desfavorable o un LLL con alta
tasa de recurrencia: trasplante de cels madre.

Tratamiento III
• Fase de mantenimiento:• Administra diariamente mercaptopurina por
VO, metotrexato una vez a la semana y vincristina + corticoesteroides una vez al mes por cinco días.
• Toda esta fase se prolonga por dos a tres años.