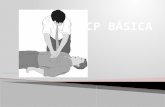
RCP pediatria
-
Upload
paco-r -
Category
Health & Medicine
-
view
400 -
download
0
description
Transcript of RCP pediatria

Soporte Vital Básico
SOPORTE VITAL BÁSICO PEDIÁTRICO
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN
ATENCIÓN PRIMARIA

2
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
INTRODUCCIÓN
En el tratamiento de un niño en riesgo de parada cardiorrespiratoria (PCR), influyen una serie de
factores que son críticos para conseguir el mejor pronóstico posible.
El más importante es el reconocimiento precoz de los niños con signos de compromiso respiratorio
o circulatorio y su tratamiento rápido y apropiado.
ETIOLOGÍA DE LA PCR PEDIÁTRICA.
Las PCR en niños tienen características dispares de los adultos debido a sus diferencias fisiológicas,
anatómicas y patológicas. Peculiaridades que incluso dentro del mismo período pediátrico se van
modificando.
La parada cardiaca primaria, es el resultado de una arritmia cardiaca. Su comienzo es agudo,
inesperado. Esto es lo más frecuente en adultos.
En los niños, es más frecuente la PCR secundaria, debida a una incapacidad del organismo para
compensar los efectos de la enfermedad o traumatimo. Se produce una hipoxia tisular grave.
Eso no quiere decir que un niño con puede sufrir una fibrilación ventricular o taquicardia
ventricular sin pulso, pero es poco frecuente. Esto suele suceder en niños cardiópatas conocidos.
El ritmo preterminal que suele verse en estos casos es la bradicardia que progresa hasta una
asistolia o una actividad eléctrica sin pulso.
La mayoría de niños que sufren una PCR, se basa en 2 hechos:
1. La mayoría de paradas cardiacas son hipóxicas en su origen y por tanto la prioridad es la
apertura de la vía aérea y la administración inmediata de oxígeno
2. La arritmia más frecuente es la bradicardia grave que evoluciona hasta asistolia. Por lo
tanto la RCPB efectiva en más importante que el acceso rápido a un desfibrilador.
PRONÓSTICO.
El pronóstico de la PCR secundaria es malo, sobre todo cuando la PCR es prolongada.

3
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Por esta razón es esencial el reconocimiento y tratamiento precoz de las situaciones de riesgo y
priorizar los primeros pasos del tratamiento para prevenir la PCR.
La identificación y reanimación de un niño en parada respiratoria (la fase final de un fracaso
respiratorio descompensado) pero cuyo corazón todavía late, se asocia con un 50-70% de
supervivencia a largo plazo con buena función neurológica. En cambio, la supervivencia libre de
secuelas neurológicas de un niño con PCR en asistolia es menor del 15%.
Los factores determinantes de la supervivencia y calidad de vida tras una PCR son:
Estado clínico previo del paciente
Causa y mecanismo que la desencadenó
Tiempo transcurrido hasta que se iniciaron maniobras de RCP básica y avanzada
Y sobre todo: DURACIÓN Y CALIDAD de las maniobras de reanimación y los cuidados
intensivos postreanimación.
EDADES PEDIÁTRICAS EN RCP.
A efectos de la RCP consideramos:
RN: período inmediato tras el parto (es el niño de la sala de paritorio)
LACTANTE: 0 meses-12 meses
NIÑO: 1 año a la pubertad
No es necesario establecer formalmente el inicio de la pubertad; si el reanimador considera que la
víctima es un niño deberá usar las recomendaciones pediátricas.
RCP BÁSICA.
La Reanimación Cardiopulmonar (RCP) básica es el conjunto de maniobras estandarizadas que
permiten identificar si un niño está en situación de parada cardiorrespiratoria (PCR) y realizar una
sustitución primero y una restauración después, de las funciones respiratoria y circulatoria, sin
ningún equipamiento específico, hasta que la victima pueda recibir una tratamiento más
cualificado.
Es eficaz, aplicable por cualquier persona entrenada y realizable en cualquier sitio.

4
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Objetivos de la RCP Básica:
Iniciarla en los primeros 4 minutos tras la PCR.
Mantenimiento de la ventilación, circulación y oxigenación hasta que pueda iniciarse
la RCP avanzada, es fundamental proteger el cerebro y otros órganos vitales.
Aunque la RCPB puede realizarse sin dispositivos adicionales, hay que recordar que el aire espirado
proporciona sólo 16 a 17% de oxígeno. Por ello, en caso de PCR, el oxígeno (preferiblemente
humidificado), debería administrarse tan pronto como sea posible. Los profesionales sanitarios
deben realizar las ventilaciones con bolsa y mascarilla conectada a una fuente de oxígeno.
CADENA DE SUPERVIVENCIA DEL CONSEJO EUROPEO DE RESUCITACIÓN.
El 1º eslabón se refiere al reconocimiento de un problema tratable y la petición de ayuda
(por ejemplo después de un minuto de RCP básica).
El 2º eslabón se refiere a la realización de RCP básica precoz.
El 3º a la RCP avanzada y la desfibrilación precoces (cuando estén indicadas)
El 4º eslabón incluye los cuidados postresucitación, para proteger al cerebro.
PASOS DE LA REANIMACIÓN CARDIOPULMONAR BÁSICA PEDIÁTRICA.

5
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
ALGORITMO SVB PEDIÁTRICO DE LAS GUÍAS ERC 2010 PARA PERSONAL SANITARIO.
PASO 1. SEGURIDAD DE LA ESCENA.
En todas las emergencias, es esencial la seguridad del reanimador y del niño; se debe movilizar al niño si se encuentra en un lugar o si su situación o posición no son adecuadas en caso de precisar RCP.
Se usarán guantes tan pronto como sea posible y, siempre que estén disponibles, métodos barrera o bolsa y mascarilla para ventilar al paciente.
Antes de tocar al niño, el reanimador debe buscar pistas que le ayuden a conocer las causas del suceso. Esto puede afectar al manejo del niño, por ejemplo, movilización de un niño con sospecha de lesión cervical
PASO 2. COMPROBAR LA INCONSCIENCIA
Se comprobará la respuesta del niño ante estímulos verbales y táctiles. Mientras se le habla en voz alta se utilizará una mano para darle, con suavidad, pellizcos y palmadas en el tórax o el abdomen. En el caso de lactantes son también efectivas las palmadas en la planta de los pies.
Nunca se debe mover bruscamente o zarandear a un niño
Si el niño responde, se debe valorar su situación clínica y se pedirá ayuda si es preciso, contralando su situación de forma periódica.
Si el niño no responde, se continuará con la secuencia de la RCP Básica.

6
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
PASO 3. GRITAR PIDIENDO AYUDA
Si hay un solo reanimador, se debe gritar pidiendo ayuda y comenzar con las maniobras de RCP básica durante un minuto antes de separarse del niño para solicitar ayuda al Sistema de Emergencias Medicas (SEM).
Si hay dos reanimadores, uno de ellos iniciará la RCP mientras el otro activará al SEM (112) y conseguirá un DEA si es posible, volviendo cuanto antes a colaborar en la RCP.
Se debe movilizar al niño siempre que su posición inicial impida o dificulte las maniobras de reanimación, colocándoles sobre una superficie dura y plana en decúbito supino y con la cabeza, cuello, tronco y extremidades alineados. Si existe sospecha de lesión a nivel cervical (accidentes de tráfico, caídas desde cierta altura, etc.) la movilización se deberá hacer protegiendo la columna cervical y si es posible por al menos dos reanimadores.
PASO 4. VÍA AÉREA.
En el niño inconsciente, es probable que la lengua ocluya la vía aérea. Esto ocurre con mayor probabilidad en el lactante debido a que su cabeza es relativamente grande en comparación con su cuerpo, lo que unido a su occipucio prominente, hace que tienda a flexionarse sobre el cuello cuando el niño está colocado en posición supina y por tanto, puede obstruir la vía aérea.
Para profesionales sanitarios, se recomiendan 2 maniobras:
Maniobra frente-mentón:
Colocar la mano abierta sobre la frente sujetándola firmemente; colocar la punta de los dedos
índice y medio de la otra mano bajo el mentón del niño. Inclinar la cabeza hacia atrás a la vez
que elevamos su barbilla, manteniendo una extensión ligera-moderada en niños.
En el lactante inclinar ligeramente hasta conseguir una posición neutra de la cabeza. Es
importante no extender demasiado, ya que de esta forma, podemos obstruir el paso de aire.
CUIDADO: evitar cerrar la boca o comprimir los tejidos de la garganta, ya que esto puede impedir la salida o entrada de aire a los pulmones.
Maniobra de elevación mandibular:
Es la maniobra de elección para abrir la vía aérea cuando se requiere inmovilización cervical.
Situándose detrás de la cabeza del niño, el reanimador debe colocar sus manos a ambos lados de la misma.
Se deben colocar 2 o 3 dedos de ambas manos bajo ambos ángulos de la mandíbula y la empujarán hacia arriba, mientras que los pulgares se situarán con suavidad sobre las mejillas.
La prioridad es mantener la apertura de vía aérea, así que si con la 2ª maniobra no conseguimos abrir la vía aérea, utilizaremos la 1ª maniobra.
PASO 5. COMPROBAR SI RESPIRA NORMAL

7
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Una vez abierta la vía aérea comprobar si existe algún objeto visible en boca y extraerlo siempre que sea factible.
El reanimador debe comprobar, durante un máximo de 10 seg, si el niño realiza respiraciones espontáneas efectivas. La mejor forma de hacer esto es mediante la maniobra “ver, oír, sentir”
ver si el pecho o el abdomen se mueven.
oír si hay sonidos respiratorios.
Sentir el flujo de aire, a nivel de boca y nariz, en nuestra la mejilla.
Si el niño respira de forma eficaz y no hay signos de traumatismos: se le debe colocar en posición lateral de seguridad. El objetivo de esta posición es evitar que la lengua caiga hacia atrás ocluyendo la vía aérea, así como la reducción del riesgo de broncoaspiración de vómitos o secreciones.
El reanimador debe arrodillarse junto al niño y efectuar los siguientes pasos:
1. Retirar los objetos que lleve el niño (gafas, objetos en los bolsillos), a la vez que se afloja la ropa alrededor del cuello.
2. Colocar el brazo del niño más próximo al reanimador en ángulo recto al cuerpo con el codo girado hacia la cabeza y la palma de la mano mirando hacia arriba.
3. Colocar el otro brazo del niño cruzando el tórax hasta que la palma de la mano toque la mejilla opuesta.
4. Sujetar y colocar la pierna más lejana del niño por debajo de la rodilla con la otra mano y gira al niño hasta dejarlo en una posición casi lateral. Acomodar la pierna superior de modo que cadera y rodilla queden dobladas en ángulos rectos.
5. Se deben evaluar con frecuencia la respiración y circulación del niño mientras se espera a la
llegada de la ayuda especializada.
Si el niño no respira de forma eficaz o sólo realiza respiraciones boqueadas ineficaces (Gasping): el reanimador le debe dar respiraciones de rescate. Las respiraciones en boqueadas, agónicas o irregulares no deben confundirse con las respiraciones normales.
Posición lateral de seguridad

8
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
PASO 6. VENTILACIÓN
Si el niño no respira se procederá a efectuar 5 respiraciones de rescate manteniendo la vía aérea abierta, debiendo ser efectivas un mínimo de 2.
LACTANTE: ventilación boca del reanimador a boca y nariz del lactante.
NIÑO: ventilación boca del reanimador a boca del niño. En este caso no debemos olvidar pinzar la parte blanda de la nariz del niño con los dedos pulgar e índice de la mano que tiene apoyada en la frente.
En ambos casos se debe realizar un buen sellado, para evitar la fuga de aire.
Cada insuflación debe ser realizada lentamente, con 1 segundo de duración aproximadamente.
El reanimador debe inspirar profundamente entre cada respiración para así optimizar la cantidad de O2 y disminuir la cantidad de CO2 que proporcionamos al niño.
Debemos adaptar la fuerza y el volumen de las insuflaciones a la edad y el tamaño del niño. Las insuflaciones deben ser lo suficientes como para elevar visiblemente el pecho del niño o lactante. Debemos evitar la insuflación excesiva que puede producir daño pulmonar, aumento de la presión torácica lo cual dificultará el retorno venoso al corazón y/o distensión gástrica.
Si no se observa movimiento torácico con las respiraciones de rescate, el reanimador debe volver a valorar la vía aérea del niño reposicionando si es necesario. Si no se conseguimos elevar el tórax pese a estar todo está correcto: posición de la cabeza, buen sellado, etc. debemos considerar la posibilidad de la existencia de un cuerpo extraño.
PASO 7. BÚSQUEDA DE SIGNOS DE VIDA Y/O PULSO ARTERIAL CENTRAL
El tiempo máximo para la valoración de signos vitales debe ser de 10 segundos.
Tras administrar las respiraciones de rescate, el reanimador debe buscar signos de vida: movimientos, tos o respiraciones normales.
Además, los profesionales sanitarios entrenados deben buscar pulso central. En los lactantes, los sitios recomendados para la palpación del pulso son la arteria braquial o femoral; en los niños se recomienda la arteria carótida o femoral.

9
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Detección de pulso carotídeo
En pediatría, un pulso inferior o igual a 60 lpm con signos de mala perfusión (palidez y cianosis), indica una parada cardíaca inminente.
Si hay signos de vida y/o se localiza pulso central (con una frecuencia ˃ 60 lpm): administrar insuflaciones de rescate a una frecuencia de 12 a 20 veces por minuto. La respiración y circulación deberán ser revaloradas cada 2 minutos, continuando con la RCP hasta que llegue el personal del SEM o el niño respire por sí mismo con eficacia.
Si no hay signos de vida, no hay pulso arterial central o la frecuencia del pulso es inferior a 60 latidos por minuto a cualquier edad con signos de mala perfusión (palidez y cianosis), se debe efectuar masaje cardiaco.
Si no estamos seguros de que haya pulso, comenzaremos con las compresiones torácicas.
PASO 8. COMPRESIONES TORÁCICAS
Principios del masaje cardiaco.
Para que las compresiones sean efectivas, el niño debe estar situado en posición supina sobre un plano duro, manteniendo la cabeza en una posición que le permita mantener la vía aérea permeable.
El número total de compresiones realizadas durante la reanimación determina la supervivencia en caso de paro cardíaco con una buena función neurológica
Punto de referencia para el masaje cardiaco
En todos los lactantes y niños, se deben realizar las compresiones torácicas sobre la mitad inferior del esternón por encima del apófisis xifoides, para evitar comprimir en esa zona o en abdomen.
Técnica de las compresiones.
LACTANTES.
Técnica del abrazo con 2 pulgares. Se recomienda cuando hay 2 reanimadores. Proporciona mayor gasto cardíaco que la técnica de los 2 dedos.
Detección de pulso braquial

10
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Se colocarán los pulgares sobre la mitad inferior del esternón mientras se abraza el tórax con el resto de los dedos y se comprimirá el esternón con los 2 pulgares.
Técnica con 2 dedos. Recomendado para un reanimador único. Se colocarán 2 dedos de una mano sobre la parte inferior del esternón.
NIÑOS.
El masaje cardiaco se puede realizar con el talón de una mano o con las 2 manos entrelazadas. Se utilizará las manos suficientes para comprimir el tórax a la profundidad adecuada. Esto dependerá del tamaño de la víctima pero también del tamaño del reanimador.
Nos colocaremos en posición vertical sobre el tórax del niño con los brazos totalmente estirados y las puntas de los dedos levantadas para no realizar presión sobre las costillas.
Tanto en lactantes como en niños, la profundidad del masaje debe ser 1/3 del diámetro anteroposterior del tórax, empleando el mismo tiempo en la compresión que en la relajación. Debemos permitir que el pecho regrese a su posición original. Las interrupciones en las compresiones deben ser las mínimas posibles.

11
Soporte Vital Básico
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Frecuencia del masaje
La frecuencia del masaje debe ser en niños de 100-120 por minuto.
Relación compresión/ventilación.
Para población general o personal sanitario que se encuentre solo, la relación es de 30 compresiones/2 ventilaciones.
Si hay más de 1 profesional sanitario, la relación recomendada para niños de cualquier edad es de 15 compresiones y 2 ventilaciones.
PASO 9. ACTIVACIÓN DEL SISTEMA DE EMERGENCIAS MÉDICAS.
Si el reanimador está solo y no se ha solicitado ayuda, tras realizar 1 minuto de RCP debe activar al SEM e intentar conseguir un DEA. Usar un teléfono móvil si dispone de él.
PASO 10. REVALORACIÓN
Cada dos minutos deben suspenderse durante unos segundos las maniobras de reanimación para comprobar si se ha recuperado el pulso o los signos de circulación y la respiración espontáneas.
DURACIÓN DE LA RCP BÁSICA
Se debe continuar con las maniobras de reanimación Cardiopulmonar básica hasta que:
El niño recupere la circulación y respiración espontáneas.
Otros reanimadores se hagan cargo de la resucitación.
El reanimador esté demasiado cansado o exista peligro para su integridad física.
Tras 30 minutos de reanimación sin obtener respuesta.
BIBLIOGRAFÍA.
Guías del ERC. Manual del curso de reanimación cardiopulmonar básica y avanzada pediátrica.
Edición 2010, cap. 2; pg 21-29.
Lopez-Herce J, Carrillo A, Rodríguez A, Iglesias JA, et al. Manual de Reanimación
Cardiopulmonar Avanzada Pediátrica y Neonatal. 5th ed. Madrid. Publimed; 2006. P 60-78.
GERCPPN.
Libro de proveedor de SVCA de American Heart Association.

DEA en los niños
SOPORTE VITAL BÁSICO PEDIÁTRICO
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN
ATENCIÓN PRIMARIA

2
DEA en los niños
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
INTRODUCCIÓN
El principal factor de supervivencia en caso de parada cardíaca por fibrilación ventricular (FV) es el
tiempo transcurrido entre el colapso y la desfibrilación. Así, en la parada presenciada de un adulto
con FV en el medio prehospitalario, la desfibrilación realizada en los tres primeros minutos
consigue una supervivencia superior al 50%. Sin embargo, su eficacia decae de forma dramática
con el paso del tiempo, de modo que por cada minuto de retraso, la supervivencia puede
disminuir hasta un 10% si no se realizan maniobras de reanimación cardiopulmonar (RCP).
La FV es una causa rara de parada cardíaca en lactantes y niños pequeños fuera del hospital, pero
su incidencia se incrementa según aumenta la edad. Así, un estudio que excluyó a las víctimas del
síndrome de muerte súbita del lactante, encontró una incidencia de FV de un 24%. En el ámbito
hospitalario la FV pediátrica no es tan rara como podría suponerse, encontrándose en algún
momento del episodio de la parada hasta en el 25% de los casos.
Varios estudios recientes han encontrado que la incidencia de un ritmo desfibrilable (fibrilación
ventricular y taquicardia ventricular sin pulso) oscila entre el 10 y el 20% de los casos de parada
cardíaca pediátrica, tanto en el ámbito hospitalario como extrahospitalario.
Aunque la incidencia de la FV en niños puede parecer baja, las posibilidades de éxito de la RCP
cuando existe un ritmo desfibrilable y se realiza una desfibrilación precoz son mucho más elevadas
que cuando la víctima está en asistolia o actividad eléctrica sin pulso; de ahí la importancia de este
procedimiento. Por ello, todos los profesionales sanitarios deben conocer las bases de su
funcionamiento y adquirir las habilidades para aplicar la desfibrilación de forma segura y eficaz.
BASES PARA LA UTILIZACIÓN DE LA DESFIBRILACIÓN SEMIAUTOMÁTICA
EN NIÑOS
Actualización científica de las Guías AHA de 2010 sobre el uso de DEA en
pediatría.
Para niños de 1 a 8 años de edad, debe usarse un DEA con sistema atenuador de dosis pediátrica si se tiene a mano. Si un DEA con atenuador de dosis no se tiene a mano, se puede usar un DEA estándar. Para lactantes (˂1 año de edad), se prefiere un desfibrilador manual. Si no se cuenta con un desfibrilador manual, un DEA con atenuador de dosis pediátrico es deseable; si no se cuenta con ninguno de los dos se puede usar un DEA sin atenuador.

3
DEA en los niños
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Actualización científica de las Guías ERC de 2010 sobre el uso de DEA en
pediatría.
Los electrodos adhesivos del DEA se colocan, uno a la derecha del esternón debajo de la clavícula,
y el otro en la línea medio axilar izquierda del tórax. Para mejorar la eficacia, este segundo parche
debe colocarse con su eje largo en posición longitudinal y evitando que llegue al abdomen. Los
electrodos adhesivos deben colocarse asegurando que no queden burbujas de aire por debajo, lo
que reduciría su eficacia. En niños pequeños se debería utilizar la posición anteroposterior, para
evitar el contacto entre los electrodos.
Los desfibriladores externos automáticos (DEA) son seguros y eficaces cuando se utilizan en niños mayores de 1 año. Para niños de 1-8 años, ser recomiendan parches pediátricos o un software específico para atenuar la descarga de la máquina a 50-75 Julios. Si no se dispone de una descarga atenuada o una máquina de regulación manual, puede utilizarse en niños mayores de 1 año, un DEA de adultos sin modificar. Se han referido casos de uso con éxito de DEA en niños menores de 1 año; en el raro caso de producirse un ritmo desfibrilable en un niño menor de 1 año, es razonable utilizar un DEA (preferentemente con atenuador de dosis).
Aunque los electrodos adhesivos están marcados como “derecho” e “izquierdo” (o
tienen un dibujo para su colocación correcta) no importa si se colocan en la posición
opuesta. Por tanto, si se comete un error en la colocación de los electrodos
adhesivos no deben de ser reemplazados, ya que esto hace perder el tiempo a la
vez que puede causar falta de adherencia cuando los electrodos adhesivos sean
colocados de nuevo.
Posición antero/posterior Posición esternal/apical

4
DEA en los niños
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
RECOMENDACIONES DE UTILIZACIÓN DE DEA EN NIÑOS
Los DESA se incluyen en la RCP básica instrumentalizada de niños a partir de 1 año de edad.
En niños mayores de 8 años se utilizará un DESA normal.
En los niños menores de esa edad seguiremos las recomendaciones citadas anteriormente.
No se ha definido cual es la mejor posición de los electrodos adhesivos en niños, por lo que
tanto la colocación anterior/posterior como la esternal/apical pueden ser utilizadas
indistintamente.
En la mayor parte de los casos pediátricos, si el reanimador está solo, se realizará RCP
inmediatamente antes de alertar a los servicios de emergencias y procurar un DESA. Sin
embargo, si la parada es súbita y presenciada, el reanimador debe alertar de inmediato a los
servicios de emergencia para que el DEA pueda utilizarse lo antes posible.
Mientras no se disponga de un DEA, se realizarán las maniobras de RCP básica, procurando
interrumpir lo menos posible las compresiones torácicas.
PROCEDIMIENTO DE DESFIBRILACIÓN SEMIAUTOMÁTICA
PASO ACCIÓN
1 Asegurar que el reanimador, la víctima y otras personas presentes estén seguras
2 Iniciar la RCPB de forma adecuada. Si hay 2 o más reanimadores, uno continuará realizando la RCPB mientras que el otro pedirá ayuda y traerá el DEA. En caso de que solo haya un reanimador, éste pedirá ayuda y traerá el DEA tras haber realizado un minuto de RCP (al menos que se sospeche una causa cardíaca). En cualquier caso, no colocará el DEA hasta no haber realizado un minuto de RCP.
3 Encender el DEA y colocar los parches (pediátricos si fuera posible). Si hay más de
un reanimador se continuará realizando RCP básica a la vez que se colocan los
parches. Finalizar el ciclo de RCP (para el análisis y la desfibrilación) con
compresiones torácicas.
4 Seguir las instrucciones habladas/visuales del aparato
5 Asegurar que nadie toca a la víctima mientras el DEA esté analizando el ritmo
6 SI EL DEA RECOMIENDA DESCARGA, ALEJE A TODOS DE LA VÍCTIMA Y OPRIMA
EL BOTÓN DE DESCARGA
Antes de oprimir el botón de descarga, el reanimador que va a proceder a la
descarga debe decir siempre una frase como: “Aléjense”. Al mismo tiempo se

5
DEA en los niños
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
verifica visualmente que nadie está tocando al paciente. Se debe oprimir el botón
de descarga si así lo indica el DEA.
Tras la descarga, se debe reanudar inmediatamente la RCP comenzando por las
compresiones torácicas hasta que se detecten signos de vida ó pulso ó el DEA
vuelva a repetir la frase “Analizando el ritmo cardiaco, no toque al paciente”.
Cuando se está realizando RCP con DEA, los reanimadores no precisan contar el
número de ciclos de RCP como se hace en la RCP básica sin DEA, ya que los
periodos de 2 minutos vienen determinados por los periodos entre un análisis del
ritmo y el siguiente por parte del DEA.
7 SI EL DEA NO RECOMIENDA DESCARGA
Comenzar inmediatamente la RCP BÁSICA. Seguir con las instrucciones verbales o visuales del aparato.
BIBLIOGRAFÍA
Guías del ERC. Manual del curso de reanimación cardiopulmonar básica y avanzada pediátrica.
Edición 2010, cap. 2; pg 29-31.
Lopez-Herce J, Carrillo A, Rodríguez A, Iglesias JA, et al. Manual de Reanimación
Cardiopulmonar Avanzada Pediátrica y Neonatal. 5th ed. Madrid. Publimed; 2006. P 141-146.
GERCPPN.
Libro de proveedor de SVCA de American Heart Association.

Vía aérea
SOPORTE VITAL AVANZADO PEDIÁTRICO
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN
ATENCIÓN PRIMARIA

2
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
INTRODUCCIÓN
La RCP avanzada consta de 3 pasos que deben realizarse de manera simultánea si es posible. Estos
pasos son:
1. Optimización de la apertura de la vía aérea y ventilación con O2 al 100%. Esto es
especialmente importante en niños, en los cuales la PCR se produce frecuentemente por
hipoxia y acidosis secundarias a una insuficiencia respiratoria descompensada.
2. Accesos vasculares y administración de fármacos y fluidos.
3. Diagnóstico y tratamiento inmediato de arritmias.
OPTIMIZACIÓN DE LA APERTURA DE LA VÍA AÉREA.
En un niño inconsciente, con o sin respiración espontánea, el principal problema es la existencia
de una vía aérea inestable. Para estabilizarla debemos proceder con el siguiente orden:
Apertura manual de la vía aérea.
El primer paso en la mayoría de los niños que requieren estabilización urgente de la vía aérea es
una maniobra básica destinada a eliminar la obstrucción que inevitablemente acompaña la
disminución del tono muscular en las vías aéreas. Las dos técnicas aceptadas en las últimas
recomendaciones ILCOR 2010, son la maniobra frente-mentón y la elevación mandibular, descritas
en el capítulo de Soporte Vital Básico Pediátrico.
Aspiración.
La vía aérea se puede obstruir con facilidad debido a la acumulación de secreciones o material
extraño (vómitos, coágulos, etc.). La capacidad de eliminar estas causas de obstrucción mediante
equipos de aspiración adecuados es un componente esencial de los procedimientos de
tratamiento de la vía aérea vital básico y avanzado.
Se aspirará boca, nariz, faringe y tráquea. Debemos escoger sondas adecuadas a la edad del niño.
Las sondas rígidas y de gran calibre (Yankauer) son útiles para aspirar secreciones espesas o
contenido alimentario. Las sondas flexibles de aspiración son más apropiadas para niños pequeños
o lactantes, aunque tienen una capacidad de aspiración limitada.
Aspectos a tener en cuenta:
La presión del sistema o debe exceder los 80-120 mmHg.
Sonda Yankauer

3
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Realizar con cautela si el niño tiene intacto el reflejo nauseoso.
No aspirar durante un lapso mayor de 10 seg. por vez o menos, según el estado del niño.
Dispositivos de apertura de la vía aérea.
Cánulas orofaríngeas. Actúan como soporte mecánico que elimina la obstrucción de los tejidos
blandos de la vía aérea alta. Existen diversos tamaños disponibles, desde prematuros hasta
adultos. El tamaño correcto corresponde a la distancia entre los incisivos centrales superiores
hasta el ángulo de la mandíbula, medido en la cara del niño.
Si existen dudas entre 2 tamaños, se escogerá el más pequeño
En el niño se coloca igual que en el adulto. La cánula se introduce con la concavidad hacia arriba
deslizándola hasta que la punta alcance el paladar blando, a continuación se rota 180 grados,
antes de empujarla hacia abajo.
En el lactante, para evitar dañar el paladar blando se introduce la cánula deslizando su parte
cóncava sobre la lengua sin desplazarla hacia atrás y empujando hasta que contacte con los
dientes. Para ello podemos ayudarnos de un depresor o pala del laringoscopio.
Los tubos orofaríngeos solo deben insertarse en pacientes inconscientes. La posibilidad de que el
paciente haya aspirado un cuerpo extraño es una contraindicación para el uso de tubos tanto
orofaríngeos como nasofaríngeos.
Cánulas nasofaríngeas. Estos dispositivos abren un canal desde la fosa nasal hasta la faringe. Son
mejor toleradas que las orofaríngeas en niños conscientes. Sin embargo están contraindicadas si
se sospecha fractura de base de cráneo.
La longitud correcta del tubo se calcula midiendo la distancia desde la
punta de la nariz al trago del niño. El diámetro de la cánula se puede
estimar a partir del grosor del dedo meñique del niño.
Cánulas nasofaríngeas

4
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
SUMINISTRO DE OXÍGENO Y SOPORTE VENTILATORIO
Métodos de administración de oxígeno
El oxígeno debe ser administrado tan pronto como sea posible. Idealmente debe ser humidificado,
para evitar producir sequedad de mucosas y calentado, para prevenir la hipotermia y el
broncoespasmo.
Cánulas o gafas nasales. Disponibles en varios tamaños. No permite alcanzar un FiO2 superior al
40%, así que únicamente se utilizará en situaciones en las que se cubran las demandas de O2 del
niño con un flujo de oxigeno de 2-4 lpm.
Mascarilla tipo Venturi. Proporciona hasta una FiO2 60%. No son bien toleradas por los niños y
para evitar la reinhalación, el flujo de oxígeno debe ser al menos de 6 lpm.
Mascarilla de oxígeno con reservorio. Es el primer método a utilizar para administrar oxígeno a un
niño gravemente enfermo que respira de forma espontánea. Dispone de unas válvulas
unidireccionales que permiten la espiración pero no la inhalación del aire ambiente. Proporciona
concentraciones de oxígeno cercanas al 100%, con un flujo de O2 de 12-15 lpm.
Soporte ventilatorio.
Ventilación con bolsa y mascarilla. Indicado en aquellos casos en los que se requiere respiración
asistida o controlada.
Bolsa autoinflable. Se compone de una bolsa y una válvula unidireccional, que impide la
reinhalación del aire espirado por el paciente. El reservorio es la pieza acoplable a la bolsa que
permite suministrar una concentración de oxígeno del 85-100%, dependiendo del flujo de oxígeno
y la ventilación minuto aplicada.
Existen 3 tamaños:
Neonatal: 250 ml
Infantil: 450-500 ml
Adulto: 1600-2000 ml
Los 2 tamaños más pequeños suelen disponer de una válvula de limitación de presión
(preseleccionada a 35-40 mmHg), para evitar que los pulmones puedan ser dañados por un exceso
de presión. Durante la reanimación pueden necesitarse presiones superiores y por lo tanto puede
ser necesario anular esta válvula.
Las bolsas no deben tener válvula de sobrepresión y si la tienen, debe poder ser anulada.
Mascarilla facial. Hay mascarillas de varios tamaños y son de dos tipos: triangulares y circulares.

5
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Debemos escoger aquella que proporcione un sellado hermético de la cara debiendo tener el
menor espacio muerto posible; se colocará desde el puente de la nariz hasta la hendidura
mentoniana. Las mascarillas circulares proporcionan un buen sellado en menores de 6 - 12 meses.
A partir del año de edad, deben utilizarse sólo las triangulares.
Es preferible que las mascarillas sean transparentes, para permitir la visualización de las
secreciones, vómitos y la observación de la coloración cutáneo-mucosa del niño.
Técnica de ventilación con bolsa y mascarilla.
1. Posición óptima de la vía aérea. En lactantes, posición neutra; en niños mayores de 1 año,
cierto grado de extensión.
2. Colocar una cánula orofaríngea.
3. Elegir una mascarilla del tamaño adecuado y colocarla sobre la cara bien ajustada.
4. Colocar el dedo pulgar sobre la zona nasal de la mascarilla, el dedo índice sobre la zona
mentoniana y el resto de los dedos debajo del mentón manteniendo la elevación
mandibular. Con la otra mano manejar la bolsa de reanimación.
5. Podemos minimizar la distensión gástrica con la maniobra de Sellick. Para ello son
necesario 2 reanimadores. Su eficacia, hoy por hoy, no ha sido establecida. Estudios
aleatorizados han demostrado que la presión cricoidea todavía permite que haya
aspiración.
6. Si el niño se encuentra en PCR, debe mantenerse una relación compresión/ventilación de
15:2.
7. Si el niño se encuentra en parada respiratoria, la frecuencia debe ser de 12-20
respiraciones por minuto.
8. Si la vía aérea está protegida mediante IOT o dispositivo aérea supraglótico, se debe
continuar la ventilación con presión positiva a 10-12 ventilaciones por minuto.
INTUBACIÓN TRAQUEAL.
La intubación endotraqueal es el método definitivo para asegurar la permeabilidad y el
aislamiento de la vía aérea.
Garantiza ventilación y oxigenación adecuados
Previene distensión gástrica
Facilita la aspiración de secreciones
Permite la administración de algunos fármacos
Elimina la necesidad de sincronizar entre el masaje cardiaco y la ventilación.
En el entorno extrahospitalario los beneficios y riesgos de la intubación traqueal deben ser
cuidadosamente valorados. Es una técnica difícil de aprender y de realizar con niños y requiere
entrenamiento.

6
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Equipamiento.
Medicación.
Bolsa y mascarilla, fuente de oxígeno.
Tubo traqueal. Para la intubación de emergencia son aceptables tanto los tubos con balón
como sin balón. Los tamaños de los tubos se basan en el diámetro interno (DI) en
milímetros.
Una regla que puede ayudar en un momento de urgencia, es que el
Diámetro interno del TET = diámetro dedo meñique del niño.
SIN BALÓN CON BALÓN
Prematuro Edad gestacional en semanas/10 No se utilizan
Neonato a término 3.5 No se usan habitualmente
Lactante 3.5-4.0 3.0-3.5
Niño 1-2 años 4.0-4.5 3.5-4.0
Niños ˃ 2 años [Edad/4] + 4
[Edad/4] + 3.5
Recomendaciones tamaños de tubos
Fiador. Debe ser elegido en relación al tamaño del tubo y asegurar que no sobresalga más
allá del extremo distal del tubo.
Pinzas de Magill.
Laringoscopio, palas. Hay 2 tipos de palas de laringoscopio: curvas (Macintosh) o rectas
(Miller). Su utilización depende de la preferencia personal y la experiencia; por edad, las
palas rectas se prefieren generalmente en los menores de 1 año y las curvas en niños y
adolescentes.
Ambos tipos de palas tienen varias longitudes. La elección de la longitud depende de la
edad del niño y la distancia entre la comisura de la boca y el cartílago tiroides. Siempre es
mejor una pala demasiado larga que una corta para intubar.
Dispositivo de aspiración y sonda.
Sistemas para fijar el tubo.
Capnografía.
Procedimiento.
Preparación de la técnica.
Monitorizar ECG y pulsioximetría.
Elegir el tubo endotraqueal (TET) apropiado y comprobar el material de intubación.
Siempre debemos preparar un TET de calibre superior y otro inferior al elegido.
Ventilar con bolsa y mascarilla con O2 al 100%.

7
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Técnica.
1. Alinear al niño con la cabeza en extensión moderada (menor cuanto más pequeño sea el
niño). Si se sospecha traumatismo, se debe mantener la cabeza en posición neutra con
inmovilización cervical simultánea.
2. Coger el laringoscopio con la mano izquierda, abrir la boca con los dedos pulgar e índice de la
mano derecha, introducir el laringoscopio por la comisura bucal derecha, desplazando la
lengua hacia la izquierda.
3. Avanzar la hoja del laringoscopio hasta la base de la lengua (vallécula) en caso de usar pala
curva o hasta deprimir la epiglotis en caso de usar pala recta.
4. Una vez visualizada la epiglotis, traccionar verticalmente del mango del laringoscopio hasta
visualizar la glotis.
5. Introducir el tubo con la mano derecha por la comisura bucal derecha hasta la desaparición
del balón por las cuerdas vocales o de la marca negra en los tubos sin balón. Longitud a
introducir del tubo desde la comisura bucal en cm = nº del tubo x 3 (o en >2 años = 12 +
edad/2). Sólo debe intentarse la intubación si se visualizan claramente las cuerdas vocales. En
caso de intubación difícil podemos ayudarnos de un fiador semi-rígido. Si el paciente está en
PCR, no debemos suspender el masaje cardiaco más de 30 segundos para intubar, si no lo
conseguimos en ese tiempo, suspenderemos la maniobra, colocaremos la cánula orofaríngea
de nuevo y ventilaremos con bolsa y mascarilla facial con O2 al 100% para oxigenar
adecuadamente antes de intentarlo de nuevo. También se suspenderá la intubación si
durante la intubación el paciente presenta bradicardia < 60 lpm o presenta una disminución
rápida e importante de la saturación de O2.
6. Una vez que el paciente esté intubado, inflaremos el balón y comprobaremos si está
correctamente intubado, para ello nos fijaremos en los siguientes signos: expansión simétrica
de ambos hemitórax durante la ventilación, las paredes del tubo se empañan durante la
espiración, auscultación anterior y axilar con presencia de murmullo vesicular en ambos
pulmones, ausencia de ruido de entrada de aire al auscultar el estómago… Si hay dudas se
comprobará la posición mediante laringoscopia directa. Si sospechamos la intubación
selectiva del bronquio principal derecho (asimetría en los movimientos torácicos y en la
auscultación), extraeremos cuidadosamente el TET de 0,5cm en 0,5cm hasta que la
auscultación de ambos hemitórax sea simétrica.
7. Tras comprobar la posición correcta del TET, lo marcaremos a nivel de los incisivos y lo
fijaremos en la comisura labial para evitar su desplazamiento.
8. Si una vez intubado el paciente, la oxigenación empeora súbitamente debemos descartar las
siguientes causas: extubación, intubación bronquio derecho, obstrucción del TET,
neumotórax, fallo del equipo de ventilación (TET pequeño, balón desinflado, fuga a través de
las conexiones…), distensión gástrica excesiva (hay que colocar una sonda nasogástrica a todo
paciente ventilado mecánicamente).

8
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Secuencia rápida de intubación (SRI).
La SRI consiste en la inducción de la anestesia y la intubación traqueal realizada con una secuencia
rápida en casos de emergencia en la que pacientes no están en PCR ni en coma profundo.
Precedida de oxigenación, sedación rápida, analgesia y administración de fármacos bloqueantes
neuromusculares.
Secuencia Rápida de Intubación
Preoxigenar 3-5 minutos con O2 al 100% mediante bolsa con mascarilla para conseguir una
saturación de O2 por pulsioximetría > 90%.
Administrar Atropina 0,02mg/Kg i.v. para evitar el reflejo vagal.
Administrar un fármaco hipnótico en bolo i.v.: midazolam 0,2-0,3mg/Kg o etomidato 0,3mg/Kg e
inmediatamente después un relajante muscular i.v. succinilcolina 1-2 mg/Kg (contraindicada en
aplastamientos o grandes quemados) o rocuronio 0,6-1 mg/Kg.
Ventilar con bolsa y mascarilla durante 1 minuto.
Intubar rápidamente (<30 segundos).
VÍA AÉREA DIFÍCIL.
En diversas circunstancias, la ventilación de un niño con bolsa y mascarilla puede ser ineficaz y la
intubación con la técnica habitual, muy difícil o imposible.
Mascarilla laríngea.
La mascarilla laríngea (ML) puede ser una alternativa aceptable en los casos de intubación difícil o
cuando el reanimador no tiene experiencia en la intubación endotraqueal. Tiene como ventajas su
facilidad y rapidez de colocación y como desventajas que puede ser insuficiente cuando se
requieren presiones elevadas en la vía aérea y que no proporciona un sellado completo de la vía
aérea.
Técnica.
1. Seleccionar la ML del tamaño apropiado según el peso del niño
en kilogramos. El tamaño según el peso corporal y los mililitros
necesarios para inflar el manguito están impresos en la parte

9
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
lateral del dispositivo.
2. Comprobar el manguito (hinchar y deshinchar).
3. Lubricar la parte posterior (lado contrario al que presenta la apertura glótica). Utilizar un
lubricante hidrosoluble.
4. Colocar la cabeza en posición de extensión moderada y abrirle bien la boca.
5. Introducir la mascarilla con la apertura orientada hacia delante, de modo que el dorso se
deslice a lo largo del paladar, mientras se presiona con el dedo índice sobre el techo de la
boca.
6. Avanzar hasta notar una resistencia que corresponde al posicionamiento de la punta de la
mascarilla en el esfínter esofágico superior.
7. Hinchar el manguito del balón, lo que hará protruir discretamente la mascarilla. Comprobar
que la línea negra que tiene el tubo en su parte posterior coincide con la mitad del paladar.
8. Fijar el tubo a la comisura bucal.
9. Ventilar con bolsa de reanimación.
Cricotiroidotomía.
Se empleará como último recurso; sólo está indicada cuando la intubación y otros procedimientos
han fracasado en casos de obstrucción de la vía aérea. Presenta un gran número de
complicaciones. Se puede realizar con un equipo de cricotiroidotomía o con un angiocatéter de
gran calibre (G14) al que se le conectará un adaptador de un tubo endotraqueal del 3.0 o 3.5
(depende de la casa comercial).
Esta técnica sólo proporciona una oxigenación temporal hasta que puede conseguirse una vía
aérea definitiva, por lo que se debe buscar la ayuda de expertos tan pronto como sea posible.
Técnica.
1. Colocar al niño con el cuello en hiperextensión.
2. Conectar la jeringa de 10 ml a la aguja.
3. Localizar la membrana cricotiroidea y puncionar en su parte central desde la cabecera del
paciente con una inclinación de 45º y en dirección caudal.
4. Entrar y aspirar de manera simultánea y cuando se aspire aire, introducir la aguja y retirar la
cánula.

10
Vía aérea en pediatría
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
5. Conectar la bolsa, ventilar y comprobar la entrada de aire.
CONCLUSIONES
o El manejo adecuado de la vía aérea es esencial para el éxito de la RCP pediátrica
o Para optimizar la permeabilidad de la vía aérea, puede ser necesario colocar bien la cabeza
y utilizar dispositivos mecánicos sencillos.
o En el niño críticamente enfermo es prioritario administrar una concentración elevada de
oxígeno.
o Saber ventilar correctamente con bolsa y mascarilla es una habilidad esencial para todos
los profesionales sanitarios que trabajar con niños.
o La ventilación con bolsa y mascarilla es un tratamiento de primera línea en la insuficiencia
respiratoria descompensada.
o Deben evitarse tanto la hiper como la hipoventilación.
o Se recomienda tras la inserción de un dispositivo avanzado de la vía aérea, la detección de
CO2 exhalado por capnografía.
o La intubación traqueal es una técnica difícil de realizar y con potenciales complicaciones.
Por lo tanto, sólo debe ser realizada por reanimadores entrenados y no retrasar en ningún
momento las compresiones torácicas ni la desfibrilación.
BIBLIOGRAFÍA.
Lopez-Herce J, Carrillo A, Rodríguez A, Iglesias JA, et al. Manual de Reanimación
Cardiopulmonar Avanzada Pediátrica y Neonatal. 5º Edición. Madrid. Publimed. 2006; 6:79-
92. GERCPPN.
Guías del ERC. Manual del curso de reanimación cardiopulmonar básica y avanzada pediátrica.
Edición 2010; 3: 39-56.
American Academy of Pediatrics. Manual de referencia para la emergencia y la urgencia
pediátricas. 4º Edición. Acindes. 2007; 22:687-722.

Accesos vasculares
Fármacos y líquidos
SOPORTE VITAL AVANZADO PEDIÁTRICO
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN
ATENCIÓN PRIMARIA

2
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
INTRODUCCIÓN
Durante la RCP, es muy importante, una vez asegurados vía aérea y ventilación, conseguir un
acceso vascular sin interrumpir el masaje cardiaco ni la ventilación.
Los fármacos a los que haremos referencia serán aquellos que utilizaremos durante la RCP
avanzada.
Conocer o estimar el peso es importante porque los tratamientos y fármacos del niño se
prescriben de acuerdo a su peso.
En una emergencia, existen métodos sencillos para estimar su peso, como la siguiente fórmula
(válida para niños de 1-10 años):
Existen otros métodos de estimación del peso como la cinta de Broselow (que correlaciona la
longitud-talla con el peso e indica además las dosis de fármacos y tamaño de dispositivos).
ACCESOS VASCULARES
Dada la necesidad de conseguir un acceso vascular en la RCP Avanzada, seguiremos un orden
basado en los siguientes criterios:
1. Seleccionar una vena periférica gruesa, accesible, próxima a la circulación central y que no
interfiera con las maniobras de RCP.
2. Si no se consigue canalizar una vía venosa en menos de 60 segundos, canalizar una vía
intraósea sin pérdida de tiempo.
3. Si no conseguimos un acceso intraóseo, la 3ª opción será utilizar el tubo endotraqueal si el
paciente está intubado.
Vías venosas periféricas.
Son accesibles y rápidas de canalizar. Permiten perfundir todos los fármacos y líquidos durante
una RCP avanzada y no interrumpen las maniobras de RCP.
Deben elegirse en primer lugar las venas de la fosa antecubital, el dorso de la mano y de los pies.
Aunque bien es cierto, que las venas más distales de las extremidades suelen estar más colapsadas
y están más alejadas de la circulación central.
Peso (Kg) = 2 x [edad en años + 4]

3
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
El acceso venoso en cuero cabelludo no es recomendable en la RCP,
por riesgo de extravasación y necrosis potencial de los tejidos.
Los dispositivos de elección son los angiocatéter. Se elegirá el catéter de mayor posible para el
diámetro de la vena, la edad del paciente y la experiencia del profesional.
Técnica de canalización con un angiocatéter.
1. Colocar un compresor por encima de la vena que se va a canalizar.
2. Limpiar la zona con antiséptico.
3. Inmovilizar la vena comprimiendo con el dedo pulgar de la mano que sujeta el brazo del
paciente, por debajo del punto de punción.
4. Pinchar la piel con el angiocatéter, con una inclinación de 15º sobre el plano frontal.
5. Avanzar el bisel siguiendo la línea de la vena. En ese momento canalizar el catéter en la vena.
6. Deslizar la cánula de plástico en toda su longitud dentro de la luz del vaso. A continuación
retirar la aguja.
7. Fijar el catéter.
8. Tras cada dosis de fármaco, administrar un bolo de 5-10 ml de suero fisiológico y elevar la
extremidad para facilitar la llegada del fármaco a la circulación central.
Vía intraósea.
Es la vía venosa de 2ª elección en RCP. Es una técnica fácil, rápida, eficaz y se puede infundir todo
tipo de fármacos, líquidos o hemoderivados.
Material.
Existen diferentes tipos de dispositivos intraóseos en el mercado. En caso de no contar con
dispositivos específicos, puede intentarse la canalización con agujas de aspirado de médula ósea o
de punción lumbar.
Punto de referencia anatómicos.
Menores de 6 años: superficie anteromedial de la tibia, 2 a 3 cm por debajo de la
tuberosidad tibial.
Mayores de 6 años: en la cara medial de la tibia, 3 cm por encima del maleolo interno

4
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
De elección tras 3 intentos fallidos de canalizar una vía periférica o 90 segundos.
Otros puntos: cara lateral del fémur, metáfisis distal del radio, cara anterior de la cabeza
humeral (adolescentes) y en la cara inferior de la espina ilíaca anterosuperior de las crestas
ilíacas.
Todos estos puntos, evitan las placas de crecimiento de los huesos largos. La aguja se coloca en la
cavidad medular a través del periostio y de la cortical.
Nunca puncionar la vía intraósea en un hueso fracturado o ya utilizado.
Técnica de inserción.
1. Identificar el punto de entrada
2. Limpiar la piel del sitio con una solución antiséptica
3. Inmovilizar la extremidad, sujetándola con la mano no dominante (nunca colocar las
manos debajo de la extremidad).
4. Coger la aguja con la mano dominante y colocarla en un ángulo de 90˚ sobre la piel.
5. Avanzar la aguja con un movimiento firme, oscilante y giratorio. La profundidad a la que
debe quedar la aguja, dependerá del tipo de dispositivo automático empleado y del
tamaño del niño.
6. Después de retirar el trócar, colocar la llave de 3 pasos conectada a una jeringa. Aspirar
sangre e infundir suero fisiológico para comprobar la colocación correcta.
7. Fijar la aguja a la piel del paciente. Una intraósea puede mantenerse máximo 24 horas.
La 1ª administración de líquidos puede ser dolorosa. Infiltrar con lidocaína al 1%. Esto se omite en
caso de PCR.
La vía intraósea debe sustituirse por una vía venosa tan pronto como sea posible.
Complicaciones.
Extravasación.
Embolia (1%)
Osteomielitis
Síndrome compartimental
Fractura
Necrosis de la piel

5
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Vía endotraqueal. Esta vía únicamente está indicada en pacientes intubados que no disponen de acceso venoso o
intraóseo.
Las dosis recomendadas de los únicos fármacos que pueden administrarse por esta vía son:
Adrenalina 0´1 mg/kg
Atropina 0´03 mg/kg
Lidocaína 2-3 mg/kg
Naloxona: se desconocen las dosis óptimas
Técnica de administración.
1. Cargar la dosis de medicación que se va a administrar. Añadir a ésta 5-10 ml de suero fisiológico
en una jeringa de 20 ml., dejando una cámara de aire.
2. Extraer la conexión del tubo endotraqueal y conectar la jeringa directamente.
3. Empujar enérgicamente el émbolo de la jeringa para repartir la medicación por todo el árbol
traqueobronquial.
4. Colocar de nuevo la conexión del tubo endotraqueal y realizar 5 insuflaciones con la bolsa
autoinflable para ayudar al fármaco a llegar hasta los alvéolos.
Vía venosa central. Las vías venosas centrales requieren un reanimador experimentado y su canalización puede llevar
mucho tiempo; por lo que no son vías de primera elección en las etapas iniciales de la PCR.
Si es necesario canalizar una vía central urgente durante la RCP, se elegirá vena femoral por ser la
que menos interfiere con el resto de las maniobras.
FÁRMACOS Y FLUIDOS
Líquidos utilizados.
En la RCP, los líquidos se administran para restaurar el volumen circulatorio y garantizar la
perfusión de los órganos vitales. Los cristaloides isotónicos son los líquidos recomendados para la
reanimación inicial en los lactantes y niños con insuficiencia circulatoria.
Los líquidos se administran inicialmente a 20 ml/Kg en bolo por vía intravenosa o intraósea,
aunque existen diferentes situaciones en las que esa cantidad de volumen debe aumentarse
(shock hipovolémico, shock séptico, etc.).
Debe identificarse y tratarse la causa subyacente de la necesidad de reposición de líquidos.

6
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Cristaloides (Suero salino fisiológico y Ringer Lactato). Fácilmente disponibles, baratos, no causan reacciones alérgicas, pero pueden ser menos efectivos
que los coloides para aumentar el volumen intravascular circundante. Aún así, los cristaloides se
prefieren en la fase inicial.
Coloides (Albúmina, Gelatina, Dextranos, Almidón). Tienden a permanecer más tiempo dentro del compartimiento vascular y pueden ser más
efectivos que los cristaloides para aumentar el volumen circulatorio. Son más caros y pueden
producir reacciones alérgicas, alteran la coagulación y no producen una mayor supervivencia que
los cristaloides.
Productos sanguíneos. Solo deben administrarse cuando exista pérdida de sangre o coagulopatía.
La transfusión de sangre está indicada en niños con hemorragia aguda severa que persiste en
shock tras la administración de 2 cargas de 20 ml/kg de cristaloides.
Fármacos utilizados.
Adrenalina (epinefrina). Efectos:
Elevación de la presión arterial sistólica.
Aumento de la resistencia vascular periférica
Aumento del estado contráctil del corazón.
Aumento de la amplitud y la intensidad de la fibrilación ventricular, lo que aumenta la
probabilidad de respuesta a la desfibrilación.
Indicaciones:
PCR.
Bradiarritmia persistente.
Hipotensión secundaria a anafilaxia.
Hipotensión con normovolemia.
Dosis: 0,01 mg/Kg. En la práctica es 0,1 ml/kg de la dilución 1/10.000 (1 ampolla + 9 ml agua
bidestilada o suero fisiológico).
Intervalos: Repetir cada 3-5 minutos si persiste la PCR.
Atropina. Efectos:
• Reduce el tono vagal.
• Acelera el ritmo sinusal.

7
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
• Aumenta la conducción aurículo-ventricular = aumento de la FC.
Indicaciones:
Bradicardia causada por un aumento del tono vagal.
Intoxicación por fármacos colinérgicos.
Dosis: 1 ampolla = 1ml = 1mg. Dosis: 0,02 mg/kg. Dosis mínima: 0,1 mg. Dosis máxima: 3 mg.
Intervalos: Repetir a los 5 minutos si es necesario.
Amiodarona. Indicaciones:
Fibrilación ventricular y TVSP refractarias al tratamiento eléctrico (después de la 3ª y 5ª
descarga)
Taquicardia supraventriculares y ventriculares tras cirugía cardiaca.
Dosis: 5 mg/kg bolo rápido. La dosis puede repetirse hasta alcanzar los 15 mg/kg/día.
Intervalos: Repetir a los 5 minutos si es necesario.
Bicarbonato de sodio. La duración y la gravedad de la acidosis influirán en la decisión de usar bicarbonato, pero de forma
ideal, su uso se debe guiar por la monitorización de la gasometría venosa.
Indicaciones:
PCR prolongada.
Acidosis metabólica grave.
Hiperpotasemia grave.
Intoxicación por antidepresivos tricíclicos.
Dosis: Bicarbonato sódico 1 molar: 1 ampolla = 10 ml = 10 mEq. (diluir al 1/2 en agua bidestilada o
SF).
Dosis inicial: 1 mEq/kg (1 ml/kg) + 1 ml/kg de SSF o agua destilada. Dosis posteriores: 0,5 – 1
mEq/kg.
Glucosa. Indicaciones:
Hipoglucemia documentada.
Dosis: 5 a 10 ml/kg de glucosa al 10%

8
Accesos vasculares. Fármacos y líquidos
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
BIBLIOGRAFÍA.
Lopez-Herce J, Carrillo A, Rodríguez A, Iglesias JA, et al. Manual de Reanimación
Cardiopulmonar Avanzada Pediátrica y Neonatal. 5º Edición. Madrid. Publimed. 2006; 6:92-
102. GERCPPN.
Guías del ERC. Manual del curso de reanimación cardiopulmonar básica y avanzada pediátrica.
Edición 2010; 4-5: 57-72.
American Academy of Pediatrics. Manual de referencia para la emergencia y la urgencia
pediátricas. 4º Edición. Acindes. 2007; 22:727-740
A. Quesada, J.M Rabanal. Procedimientos Técnicos en Urgencias y Emergencias. Ed.Ergón.
2003; Vol I: 137-145.
J. Melé Olivé, R. Nogué Bou. La vía intraósea en situaciones de emergencia: Revisión
bibliográfica. Revista Emergencias, 2006; 18:344-353. Disponible en formato online:
http://www.semes.org/revista/vol18_6/4.pdf

Ritmos de paro
cardiaco
SOPORTE VITAL AVANZADO PEDIÁTRICO
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN
ATENCIÓN PRIMARIA

2
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
INTRODUCCIÓN
El diagnóstico del ritmo cardiaco durante una parada cardiorrespiratoria en la infancia se puede
realizar mediante la monitorización del ECG con las palas del desfibrilador ó con electrodos
autoadhesivos conectados a un monitor del electrocardiograma o del desfibrilador.
En la parada cardiaca en niños, el ritmo inicial más frecuente es la bradicardia que evoluciona a
asistolia.
RITMOS NO DESFIBRILABLES
1. Asistolia. Se caracteriza por la ausencia total de actividad eléctrica y mecánica efectivas
en el corazón. Es la arritmia más frecuente y con peor pronóstico.
Asistolia
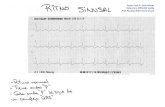
2. Bradicardia grave. Se define como un ritmo lento menor de 60 lpm de origen
ventricular, supraventricular o sinusal con ausencia o disminución del pulso central o con
hipoperfusión tisular grave.
Bradicardia severa ventricular
3. Actividad eléctrica sin pulso. Situación clínica caracterizada por la presencia de un
ritmo eléctrico en el monitor del ECG que no produce pulso arterial palpable. La AESP
puede deberse a una causa reversible que da lugar a una alteración súbita del gasto
cardiaco, por lo que es esencial excluir las causas tratables.

3
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Actividad eléctrica sin pulso
RITMOS DESFIBRILABLES
1. Fibrilación ventricular. Es un ritmo ventricular caótico y desorganizado. La FV es el
ritmo electrocardiográfico inicial en alrededor del 10% de las paradas cardiacas pediátricas.
Fibrilación Ventricular
2. Taquicardia ventricular sin pulso. Se caracteriza por un ritmo ventricular
(complejos QRS anchos) con una frecuencia entre 120-400 lpm y ausencia de pulso arterial
central.
TVSP
La FV y TVSP son potencialmente reversibles con tratamiento eléctrico.

4
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
ALGORITMO DE RCP AVANZADA PEDIÁTRICA DEL CONSEJO EUROPEO DE RESUCITACIÓN

5
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Tratamiento de ritmos no desfibrilables. Asistolia y AESP.
Las maniobras de RCP y la adrenalina son esenciales en el manejo de la parada cardíaca con
asistolia o AESP.
Continuar con la RCP de calidad a un ritmo de 15:2, ventilando con bolsa
autoinflable y oxígeno al 100%. Realizar compresiones torácicas continuas y de
forma adecuada (buen ritmo y profundidad, permitiendo que el tórax se re-
expanda entre las compresiones).
Evitar la hiperventilación.
Minimizar las interrupciones.
Confirmar el ritmo cardiaco mediante la monitorización.
Asegurar un acceso vascular, si no se había hecho antes.
Administrar adrenalina IV/IO a una dosis de 0´1 ml/kg de la solución 1:10000,
con un máximo de 1 mg seguida de un bolo de SSF entre 2-10 ml.
Pasados 2 minutos, interrumpir el masaje cardiaco y comprobar brevemente el
ritmo en el monitor. Si no hubiese ritmo eléctrico (asistolia), reanudar RCP
inmediatamente comenzado por las compresiones torácicas. Si se observase
una actividad eléctrica organizada, comprobar la existencia de signos vitales
y/o pulso central.
Si el niño presenta signos vitales o pulso, iniciar los cuidados post-reanimación.
Si no presenta signos vitales o pulso, reiniciar la RCP inmediatamente.
Continuar la RCP durante 2 minutos y volver a comprobar el ritmo, actuando
en consecuencia.
La administración de adrenalina IV/IO puede repetirse c/ 3-5 minutos. Esto
supone su administración cada 2 ciclos de RCP.
Tan pronto como sea posible se deberá buscar las causas reversibles
4H: Hipoxia, Hipovolemia, Hipo/hiperkaliemia/Hipotermia
4T: Neumotórax a tensión, tóxicos, taponamiento cardiaco, TEP
Bradicardia grave.
El tratamiento inicial es ventilar con oxígeno al 100% con presión positiva, si es necesario.
Si no responde clínicamente y la frecuencia es menor de 60 lpm, el tratamiento es el
mismo que el de asistolia.
Atropina: sólo indicada cuando la posible causa de la bradicardia sea un tono vagal
aumentado o en el bloqueo AV primario. Dosis de 0´02 mg/kg por vía iv o i.o.
Marcapasos: sólo indicado en bradicardias causadas por un bloqueo cardiaco completo o el
síndrome del seno enfermo que no respondan a oxigenación, ventilación, masaje cardiaco
y medicamentos.

6
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Tratamiento de ritmos desfibrilables.
Fibrilación ventricular y taquicardia ventricular sin pulso.
El factor que más influye en la supervivencia es la desfibrilación precoz. El uso de parches
autoadhesivos para la desfibrilación facilita la administración precoz de la descarga eléctrica y
disminuye el tiempo de interrupción del masaje.
Confirmar la PCR e iniciar la RCP.
Encender el desfibrilador, asegurar que está en modo no sincrónico y confirmar que el
niño tiene un ritmo desfibrilable.
Colocar los parches o palas, una debajo de la clavícula derecha y la otra en la línea
axilar media izquierda, asegurándose que no se toquen la una con la otra. Usar palas de
lactante en niño con peso ˂ 10kg y de adulto en mayor de 10 kg.
La dosis de energía correcta es de 4 J/Kg. Poner gel en ambas palas y cargar el
desfibrilador.
Cuando esté preparado, interrumpir las compresiones torácicas. Advertir en voz alta
que vamos a dar una descarga. Comprobar que todos los reanimadores se han
apartado del paciente, incluida la fuente de oxígeno.
Apretar firmemente las palas contra el tórax del niño y administrar la primera descarga
eléctrica.
Reiniciar inmediatamente las maniobras de RCP sin comprobar el ritmo ni tomar el
pulso. Cuando hayan pasado 2 minutos de RCP, comprobar el ritmo.
Si el ritmo sigue siendo desfibrilable, administrar la segunda descarga (4 J/Kg), de la
misma forma y continuar con RCP durante 2 minutos.
Si continúa siendo un ritmo desfibrilable, administrar la 3ª descarga y continuar con 2
minutos e RCP.
Después de la 3ª descarga y tras el inicio de la RCP, administrar adrenalina y
amiodarona en bolo iv, sin interrumpir las compresiones torácicas.
Continuar con la RCP en ciclos de 2 minutos, administrando descargas si el ritmo sigue
siendo desfibrilable.
Administrar adrenalina cada 3-5 minutos.
Administrar la 2ª dosis de amiodarona tras el 5º choque, si el ritmo continúa siendo una
FV o una TV sin pulso.

7
Ritmos de paro cardiaco
ACTUALIZACIÓN CLÍNICA EN URGENCIAS EN ATENCIÓN PRIMARIA
Durante la reanimación. El resultado de la reanimación va a depender de la calidad de las maniobras de RCP.
Vía aérea y ventilación.
De forma inicial puede ventilarse de forma correcta a un niño con bolsa mascarilla.
La intubación es la técnica de elección para el manejo de la vía aérea en la PCR. Tras la intubación
se comprobará que la posición del tubo es correcta (preferiblemente con capnografía) y se fijará
de forma segura.
En este momento, ya no será necesario intercalar compresiones con ventilaciones. Se puede
realizar masaje contínuo, sin necesidad de interrumpirlo para la ventilación.
La frecuencia respiratoria oscilará entre 10-12 respiraciones por minuto evitando la
hiperventilación.
Tras la recuperación espontánea, se ventilará al paciente a la frecuencia respiratoria necesario
para mantener valores normales de CO2 en sangre arterial (habitualmente entre 12-20rpm).
BIBLIOGRAFÍA
Guías del ERC. Manual del curso de reanimación cardiopulmonar básica y avanzada pediátrica.
Edición 2010, cap. 6 [pg 73-79] y cap. 8 [pg 91-102].
Lopez-Herce J, Carrillo A, Rodríguez A, Iglesias JA, et al. Manual de Reanimación
Cardiopulmonar Avanzada Pediátrica y Neonatal. 5th ed. Madrid. Publimed; 2006. P 102-121.
GERCPPN.
Libro de proveedor de SVCA de American Heart Association
American Academy of Pediatrics. Manual de referencia para la emergencia y la urgencia
pediátricas. 4º Edición. Acindes. 2007; 22: 723-725.