Triagedeurgencias MÉDICA Y ENFERMERÍA
-
Upload
anelly-may -
Category
Healthcare
-
view
504 -
download
0
description
Transcript of Triagedeurgencias MÉDICA Y ENFERMERÍA

TRIAGE EN LA SALA DE URGENCIAS
INTRODUCCION:
La naturaleza de los padecimientos de urgencia, la inquietud que despierta en el paciente y familiares, ver amenazada la salud o la vida, más las circunstancias propias de un servicio que en muchos de los casos se ve demandado por casos fortuitos y de alta complejidad, así como los recursos muchas veces limitados de los sistemas de salud, ponen a prueba la capacidad de respuesta, entrenamiento, juicio clínico y resultado del más capaz y experimentado de los profesionales de la salud.
Ojala y todos los servicios de urgencia, fueran altamente profesionales, pero la realidad nos muestra otra cosa, el médico especialista en urgencias recién comienza a incorporarse a los hospitales y muchos carecen de ellos. En diversos lugares del país, todavía se improvisa con personal incompetente, sin el entrenamiento ni la vocación necesaria para ocupar un puesto de las características que demanda un Servicio de Urgencias..
Si combinamos todos estos elementos, lo que estamos poniendo en el mechero, no es otra cosa, que un terreno minado, capaz de explotar en cualquier momento.
DEFINICIÓN
Triage: Vocablo que proviene del idioma francés y significa elegir o clasificar. Se aplicó inicialmente en la medicina militar ante la presencia de un gran número de bajas en combate y la llegada masiva y de manera repentina de pacientes a servicios de emergencia, con insuficiencia de recursos médicos y de insumos”
En base a este concepto y aplicado a las salas de urgencia de los hospitales, el Triage se utiliza como un método de selección y clasificación de pacientes, basado en sus requerimientos terapéuticos y los recursos disponibles.
DR. ARTURO G. REYES FLORES
Director de Desarrollo de Sistemas Hospitalarios.
SECRETARIA DE SALUD DE TAMAULIPAS
SERVICIO DE URGENCIAS
Hospital General. Dr. Norberto Treviño Zapata
LIC. ENF. BEATRIZ GRIMALDO LOREDO
SERVICIO DE URGENCIAS
Hospital General. Dr. Norberto Treviño Zapata
Cd. Victoria Tamaulipas

JUSTIFICACION
La Secretaria de Salud ha desarrollado estrategias que permiten establecer que la percepción en general que tienen los usuarios de los servicios de urgencia refleja:
• Deficiencia en la atención
• Tiempos de espera prolongados para atención de una enfermedad percibida como urgencia.
• Insatisfacción de los usuarios.*
Las circunstancias que rodean la atención en la sala de urgencias, siempre ha suscitado situaciones de conflicto, estrés, angustia y mucha tensión. Por deficiencias, mala información y poca cultura, el servicio es demandado para atención de todo problema de salud que no pueda ser atendido en otras unidades médicas, ya sea por falta de citas en consulta externa, por comodidad para no hacer espera, o por el hecho de que en ese momento se cuente con el tiempo disponible para acudir a consulta, lo que provoca que la sala de urgencias siempre se vea abarrotada por pacientes que en la mayoría de los casos, no son urgencias verdaderas, lo que provoca sobrecarga, tardanza para la atención y utilización innecesaria de recursos tanto materiales como humanos, en detrimento de la atención de la verdadera emergencia.
El método de Triage y la guía para implementarlo en el servicio de Urgencias, surge de la necesidad de contar con un instrumento confiable que facilite y permita determinar la
complejidad del padecimiento, al mismo tiempo dar mayor objetividad al proceso, facilitar el desarrollo de las habilidades del Médico o la Enfermera para la evaluación del paciente, establecer prioridad de atención y disponer de un manual de consulta durante la
toma de decisiones sobre todo para médicos en formación, o sin la debida preparación o recién incorporados a los servicio de urgencias.
Este modelo de Triage, que en la actualidad se apega estrictamente al eje principal de la línea de acción SUMAR (Sistemas de Urgencia que Mejoran la Atención y la Resolución), en el marco de SICALIDAD de la Secretaría de Salud, comprende la adopción de un sistema de clasificación del padecimiento que presenta el paciente, en tres niveles de complejidad, una guía de evaluación del paciente basada en signos y síntomas organizados por aparatos y sistemas, un formato de Triage de fácil entendimiento y la estandarización de los procesos.
Un método de Triage se establece y desarrolla acorde con los recursos físicos, humanos, la demanda de servicios y las políticas institucionales del hospital en que se vaya a implementar y nunca pretende dejar de lado el juicio clínico del profesional que realiza la evaluación del paciente.
La experiencia en la sala de urgencias despertó la inquietud de evitar conflictos, agilizar la tarea, pensar que culturalmente a la población no la vamos a cambiar de la noche a la mañana para que haga un uso racional del servicio, esto en realidad es una fantasia y está lejos de conseguirse y porque no reconocerlo, en el momento de una situación que pone en riesgo la salud, “todos aún con alto nivel intelectual” reaccionamos con inquietud y temor, más si se trata de uno de nuestros seres queridos.
*SICALIDAD, SUMAR

Con esto pretendo establecer, que nuestra misión es atender al paciente y atenuar el dolor de todo aquel que llega al servicio de urgencias y que la estrategia para modificar el indicador Urgencia Real-Urgencia Sentida, nos corresponde a nosotros. Actuando con justicia y equidad, no ganamos nada si cada situación que consideramos Urgencia Sentida, la manejamos con malestar o inconformidad con la persona o familiares que la están demandando y generarnos un conflicto innecesario y desgastante para la oportunidad de atención y para la salud de nosotros mismos.
Considero que comenzar a manejar las estrategias del Triage, es una buena medida para ir educando a la población e inculcando un uso racional y óptimo del servicio de urgencias, sin provocar situaciones que repercutan en la percepción de la atención y en la imagen de uno mismo
DEFINICIONES DE URGENCIA REAL Y SENTIDA
Urgencia Médica Real
Es todo padecimiento de orden agudo o crónico agudizado, que produce una descompensación súbita del funcionamiento del organismo que condiciona discapacidad permanente o evolución a la muerte y que requiere de atención inmediata.
(Diario Nacional de la Federación 7 de diciembre de 1998 inciso 4.9).
Urgencia Médica Sentida
Es todo padecimiento de orden agudo o crónico agudizado, que el paciente percibe ó siente que amenaza su vida. Casi nunca es grave y puede ser atendido por consulta externa.
OBJETIVO GENERAL
Identificar al paciente en estado crítico y brindarle la oportunidad de atención de acuerdo a niveles de prioridad, a la naturaleza del padecimiento y a los recursos disponibles, los cuales están diseñados con base en criterios clínicos basados en evidencias.
Como lo establece el eje principal de la estrategia SUMAR, se propone implementar en los Servicios de Urgencia un modelo de atención con calidad, seguridad y mayor capacidad resolutiva
• Mejoras en el modelo organizacional.
• Apoyar protocolos de clasificación de pacientes en base a prioridades de atención.
• Proponer esquemas de atención que garanticen mayor satisfacción de los usuarios.

EJES PRINCIPALES DE LA ESTRATEGIA SUMAR
a. Mejorar la efectividad y la resolución.
Homologar criterios para la atención de pacientes en base a severidad y complejidad con fundamento en la herramienta de clasificación de TRIAGE
b. Apoyar la derivación de pacientes
El programa SUMAR propone reforzar la continuidad de atención y derivación de pacientes con el debido respaldo y justificación
c. Impulsar un modelo de Gestión en el área de urgencias
Mejora en la organización y uso de Guías de Practica Clínica. (GPC)
d) Promover la atención digna en los servicios de Urgencia
Promover medidas para proporcionar trato digno y derecho a una información clara..
OBJETIVOS ESPECIFICOS
1. Organización:
o Asegurar con precisión una valoración rápida y ordenada de todos los pacientes a su llegada a la Sala de Urgencias
o Identificar y dar prioridad a los casos graves o de presentación aguda que requieren una atención médica inmediata., de acuerdo a su nivel de prioridad.
o Asignar el área de tratamiento adecuada.
2. Capacitación:
o Reforzar el conocimiento, las habilidades y la destreza del personal de urgencias
o Definir y establecer protocolos de atención debidamente entrenados.
o Procurar el desarrollo de habilidades y destrezas en el personal de salud.

3. Eficiencia:
o Reducir los tiempos de espera para atención
o Mejorar la percepción del usuario, garantizando la oportunidad, eficiencia y calidad de la atención.
o Reducir la sobrecarga de los servicios de urgencia.
o Una mejor y más oportuna atención, garantiza un mejor resultado, mejor pronóstico y menos secuelas en los pacientes.
4. Optimización:
o Aprovechar las fortalezas y capacidades y compensar carencias o debilidades.
o Dar una atención coordinada y predecir el destino y las necesidades de cada paciente.
o Optimizar recurso humano e insumos que puedan necesitarse en urgencias calificadas.
5. Afectividad:
o Una atención oportuna garantiza una mejor percepción del servicio.
o Disminuir la ansiedad del paciente y la familia.
o Mejorar la relación médico paciente y nuestro estado emocional durante la permanencia en el servicio..
EFECTOS DE LA SATURACIÓN Y TARDANZA EN LA ATENCION33
Riesgo de complicaciones y seguridad de los pacientes.
Agravamiento del dolor y sufrimiento del paciente y la familia..
Largas demoras para la atención, son propicias para la insatisfacción del paciente y familiares.
Aumento de los índices de pacientes en la sala de observación y falta de espacio para las verdaderas emergencias.
Prolongación de los tiempos de estancia en observación.
Bajos resultados en de la productividad y eficiencia.
Riesgos en la integridad física del personal por violencia o agresividad de pacientes o familiares.
Falta de oportunidad para la docencia, entrenamiento y capacitación..
Mala relación médico-paciente.

NIVELES DE PRIORIDAD DE LA ATENCION
Con la finalidad de facilitar la aplicación y evitar confusiones, establecemos tres niveles de prioridad, sin desechar la posibilidad de considerar los cuatro o cinco niveles que han adoptado en otros países, pero esto es resultado de la experiencia que han adquirido y los años que tienen desarrollando esta estrategia, para nosotros, considerando la fase inicial del programa, partiremos de tres niveles, que están organizados de mayor a menor complejidad.
PRIORIDAD I
Paciente que presenta una situación evidente que amenaza la vida o la integridad de un órgano o extremidad si no se proporciona una atención médica inmediata; también se incluye en esta categoría el paciente con dolor extremo y pacientes con aspecto de gravedad o descompensación.
PRIORIDAD II
Paciente con estabilidad respiratoria, hemodinámica y neurológica, con evidencia de enfermedad, con factores de riesgo identificados y cuyo problema, si bien en ese momento no tiene aspecto de gravedad, si representa riesgo de inestabilidad o complicación.
PRIORIDAD III
Paciente con estabilidad respiratoria, hemodinámica y neurológica, con aspecto saludable y sin riesgo evidente de inestabilidad o complicación.
FUNCIONES DEL MEDICO O LA ENFERMERA DE TRIAGE
1. Recibir el paciente en el sitio de llegada, realizando una inmediata inspección, adecuada inmovilización y traslado hasta el área de valoración o tratamiento.
2. Utilizar recursos clínicos básicos, sencillos y precisos para valorar y clasificar el paciente (Signos vitales, inspección general, estado de conciencia).
3. Ingresar el paciente Prioridad I inmediatamente al área de valoración y atención inicial (Reanimación, Observación o Consultorio).
4. Elaborar formato de Triage.
5. Iniciar el contacto con el paciente y la familia e informarles acerca del proceso de atención en el Departamento de Urgencias, que debe existir en un instructivo entendible para los familiares. Se anexa
6. Mantener comunicación con el personal médico y de enfermería de las áreas de tratamiento para proporcionar información oportuna a los familiares acerca de la evolución de los pacientes.
7. Informar, orientar y educar a los usuarios sobre la utilización óptima y racional del servicio de urgencias.

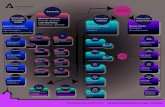
ESTANDARIZACIÓN DEL PROCESO DE TRIAGE La estandarización comprende el flujograma que describe la ruta del paciente de acuerdo con la prioridad de atención; el responsable de la atención y las actividades (Tabla 1).
FLUJOGRAMA EN EL PROCESO DE TRIAGE
Atención
Médica Sala
de Shock
Estabilización
Ingresa para
observación
Ingresa a
UCI o
Quirófano
PRIORIDAD
I
SI NO
3
4
5
Atención
Médica Pase
Observación o
Egreso con
Tratamiento.
PRIORIDAD
II
Disponibilidad
de consultorio
6
7
PRIORIDAD
III
Registro
admisión
8
9
Pasa a consulta
o se refiere
Primer Nivel de
Atención
Valoración
TRIAGE inicial
Llegada a
Urgencias 1
2
Triage
Avanzado x
Médico
Registro
admisión
Espera turno
Se mantiene
contacto con
paciente

PROCESO DE TRIAGE

FLUJOGRAMA DE TRIAGE

CRITERIOS DE CLASIFICACIÓN El procedimiento de Triage se inicia con una evaluación inicial del paciente a su llegada al Servicio:
Evaluación inicial, aspecto del paciente, signos vitales y estado de conciencia, lo que permite obtener la primera impresión del estado general del paciente.
Llenar la hoja de registro y se envía a familiares a ventanilla de recepción para admisión administrativa.
Si el paciente es PRIORIDAD I de inmediato, si no trae consigo, se coloca en silla de ruedas o camilla y se traslada a sala de reanimación, observación o espacio disponible para su estabilización y atención integral.
Si el paciente es PRIORIDAD II se mantiene el contacto en el área de Triage, se llena la hoja de registro, se valora disponibilidad de espacio en consultorio o sala de observación, se le informa al médico responsable de la atención o Triage avanzado, para su atención antes de 15 minutos.
Si el paciente es PRIORIDAD III y se confirma que no es una urgencia real, se le solicita amablemente esperar turno o recomienda pasar a la consulta externa si está disponible de acuerdo a horarios.
La información está organizada por aparatos y sistemas, de acuerdo con la severidad y la prioridad de atención:
1. Signos y síntomas cardiovasculares. 2. Signos y síntomas abdominales y gastrointestinales. 3. Signos y síntomas respiratorios. 4. Signos y síntomas neurológicos 5. Signos y síntomas músculo-esquelético 6. Signos y síntomas oculares. 7. Signos y síntomas del oído, nariz y garganta. 8. Signos y síntomas urinarios. 9. Signos y síntomas genitales masculinos. 10. Signos y síntomas de los genitales y del sistema reproductor femenino. 11. Síntomas del sistema endocrino. 12. Signos y síntomas del sistema tegumentario 13. Signos y síntomas psicológicos.

TABLA 1. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS CARDIOVASCULARES
PRIORIDAD I PRIORIDAD II PRIORIDAD III
• Dolor torácico irradiado a cuello o brazo, con diaforesis, disnea, náuseas o angustia
• Ausencia de pulso • Disnea y ortopnea con edema predomino periférico • Cianosis • Síncope • Hipertensión o hipotensión severas. • Palpitaciones acompañadas de pulso irregular, diaforesis,
náuseas, alteración del estado de alerta o alteración neurosensorial (Signos de bajo gasto cardiaco)
• Hipertensión con siastólica de más de 20 mmHg y diastólica de más de 10 mmHg de la habitual, asociada a cefalea, alteración neurosensorial, alteración del estado de alerta, dolor torácico o epistaxis
• Lesión penetrante en tórax • Exposición eléctrica con pulso irregular • Lesión penetrante en vasos sanguíneos. • Taquicardia o bradicardia con presencia de signos. • Paciente en estado de shock • Dolor torácico con antecedente de enfermedad coronaria • Dolor torácico acompañado de pulsos asimétricos. • Dolor torácico no irradiado (sin disnea o pulso irregular, sin
cambios en el color de la piel o diaforesis) • Lipotimia en paciente con marcapaso • Sangrado activo y signos de shock
• Dolor torácico que aumenta con la inspiración profunda y con factores de riesgo.
• Dolor torácico de moderado a intenso relacionado con la rotación del tronco o palpación o esfuerzo.
• Episodio autolimitado de palpitaciones sin compromiso del estado general
• Sangrado activo en paciente con antecedente de hemofilia
• Dolor torácico que aumenta con la inspiración profunda
• Dolor torácico asociado a tos y fiebre • Dolor torácico relacionado con la rotación
del tronco o palpación • Cefalea pulsátil de aparición súbita. • Hipertensión con siastólica de más de 20
mmHg y diastólica de más de 10 mmHg de la habitual.
• Cefalea con factores de riesgo.
• Dolor torácico no característico, con factores de riesgo.
• Dolor torácico asociado a tos y fiebre.
• Lipotimias en pacientes con factores de riesgo.
CA
RD
IO
VA
SC
ULA
RE
S

TABLA 2. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS ABDOMINALES Y
GASTROINTESTINALES
PRIORIDAD I PRIORIDAD II PRIORIDAD III
• Dolor abdominal severo constante, Murphy, Mc Burney o Giordano positivo
• Trauma abdominal penetrante • Trabajo de parto o Parto en curso • Retraso menstrual sangrado vaginal y dolor abdominal
severo • Dolor abdominal con diaforesis, náusea, dolor en
miembro superior izquierdo, disnea y angustia • Dolor abdominal, vómito o diarrea con signos de
deshidratación • Trauma abdominal cerrado (menor de 24 horas), dolor
severo, sangrado y signos de shock • Enterorragia masiva • Hematemesis masiva • Ingesta de tóxicos.
• Enterorragia moderada • Sangrado rectal sin otro • compromiso • Emesis en “pozo de café” • Lesión abdominal reciente (menor de 24 horas)
sin dolor severo, sangrado o shock • Dolor abdominal intermitente, vómito, diarrea,
deshidratación leve • Imposibilidad para deglutir sin dificultad para
respirar • Dolor abdominal moderado en mujer
sexualmente activa • Dolor abdominal moderado, sangrado vaginal y
fiebre • Dolor abdominal localizado, constante o
intermitente tolerable por el paciente
• Vómito sin sangre • Diarrea sin
compromiso del estado general del paciente
• Flatulencia • Náuseas • Estreñimiento • Eructos • Regurgitación • Pirosis • Anorexia • Hiporexia • Cólico menstrual
GA
ST
RO
IN
TE
ST
IN
ALE
S

TABLA 3. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS RESPIRATORIOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
• Apnea • Disnea súbita posterior a inhalación de sustancias químicas • Quemadura física o química de la vía aérea • Disnea de inicio súbito • Disnea acompañada de cianosis, sibilancias audibles • Disnea con tirajes supraclaviculares, intercostales, aleteo
nasal o estridor. • Hemoptisis masiva • Trauma penetrante en tórax • Obstrucción de la vía aérea (cuerpo extraño, tapón de moco,
trauma facial, inmersión) • Trauma cerrado de tórax acompañado de dolor torácico,
disnea súbita o respiración asimétrica
• Tos con expectoración y fiebre • Disnea moderada progresiva • Hemoptisis moderada • Dolor torácico relacionado con la
inspiración profunda • Disnea progresiva en paciente con
antecedente de EPOC
• Tos seca o productiva hialina, rinorrea, malestar general, con o sin fiebre
• Disfonía • Tos seca • Tos crónica sin
signos de dificultad respiratoria
RE
SP
IR
AT
OR
IO
S

TABLA 4. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS NEUROLÓGICOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
• Estado epiléptico o episodio de convulsión o postictal. • Pérdida o deterioro progresivo del estado de conciencia con
o sin trauma • Trauma en cráneo con pérdida del estado de alerta o déficit
neurológico • Trauma en columna con déficit neurológico • Episodio agudo de pérdida o disminución de la función
motora (disartria, paresia, afasia) • Episodio agudo de confusión • Episodio agudo de cefalea y cambio en el estado mental • Episodio agudo de cefalea y cifras tensionales altas • Trauma penetrante en cráneo • Pérdida súbita de la agudeza visual • Vértigo con vómito incoercible. • Sordera súbita • Trauma de cráneo en paciente anticoagulado hemofílico
• Historia de síncope o lipotimia con recuperación total sin déficit neurológico
• Trauma en cráneo sin pérdida de conciencia, sin déficit neurológico
• Cefalea intensa en paciente con historia de migraña
• Antecedente de convulsión con recuperación total sin déficit neurológico
• Vértigo sin vómito • Disminución progresiva en fuerza o
sensibilidad de una o más extremidades. • Cefalea asociada a fiebre y/o vómito.
• Cefalea crónica sin síntomas asociados
• Dolor crónico y parestesias en extremidades
• Parestesias asociadas a ansiedad e hiperventilación
NE
UR
OLO
GIC
OS

TABLA 5. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS MUSCULOESQUELÉTICOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Fractura abierta con sangrado abundante o dolor intenso Fractura de huesos largos Amputación traumática Dolor severo en extremidad con compromiso circulatorio Trauma por aplastamiento con dolor severo o
compromiso vascular o neurológico Deformidad en articulación con dolor intenso (luxación) Fracturas múltiples Trauma en cadera con dolor intenso y limitación para la
movilización. Lesiones por aplastamiento prolongado.
Trauma en extremidad con deformidad y dolor tolerable sin déficit neurológico o circulatorio
Dolor lumbar irradiado a miembros inferiores y parestesias
Dolor articular en paciente hemofílico Trauma cerrado de mano y pie sin
compromiso neurovascular Lesiones de punta de dedo Contusiones. Trauma menor
Dolor lumbar sin síntomas asociados
Espasmo muscular Esguince Dolor en dorso
localizado Dolor muscular sin otros síntomas Edema sin trauma Limitación funcional
crónica Artralgias con
hipertermia
US
CU
LO
-E
SQ
UE
LE
TIC
O

TABLA 6. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS OCULARES
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Trauma ocular químico o físico Dolor agudo ocular o retro ocular Visión borrosa o disminución súbita en la
agudeza visual. Trauma penetrante Pérdida súbita de visión
Hifema (Sangre en la cámara anterior) Cuerpo extraño Dolor tipo punzada asociado a cefalea Diplopía
Hemorragia subconjuntival Cambios graduales de visión no
súbitos Secreción ocular y prurito Edema palpebral Trauma ocular no agudo sin
síntomas Ardor ocular Fotopsias (ver luces) Miodesopsias (ver puntos) Lagrimeo Halos al rededor de luces
OFT
ALM
IC
OS

TABLA 7. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS DEL OÍDO, NARIZ Y GARGANTA
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Amputación traumática de la aurícula Otorragia u otoliquia posterior a trauma. Otalgia severa en niños Rinorrea con sangre o cristalina posterior a
trauma de cráneo Trauma facial con obstrucción de la vía
aérea o riesgo de obstrucción. Epistaxis asociada a presión arterial alta,
cefalea Sangrado abundante Amputación de la lengua o herida de
mejilla con colgajo Disfonía con historia de trauma en laringe
o quemadura Odinofagia, sialorrea y estridor Disnea, disfagia e instauración súbita de
estridor Sangrado activo en cirugía reciente de
garganta, boca o nariz. Cuerpo extraño en faringe asociado a
disnea
Hipoacusia aguda posterior a trauma Tinitus, vértigo y fiebre Cuerpo extraño en oído, sangrado o molestia Otalgia, otorrea y fiebre Epistaxis intermitente con historia de trauma
o hipertensión arterial Trauma nasal asociado a dificultad
respiratoria leve Cuerpo extraño en nariz, dolor o dificultad
respiratoria leve Herida por punción en paladar duro o blando
Tinitus Cuerpo extraño en oído sin
molestia Hipoacusia Alergia, fiebre y congestión nasal Trauma nasal sin dificultad
respiratoria Rinorrea, dolor malar o frontal y
fiebre Cuerpo extraño en nariz sin
molestia Odinofagia, fiebre y adenopatías Lesiones en mucosa oral Sensación de cuerpo extraño en
faringe sin dificultad respiratoria
OT
OR
RIN
OLA
LIN
GO
LO
GIA

TABLA 8. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS URINARIOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Dolor severo en fosa renal, hematuria irradiado a fosa iliaca (sugestivo de urolitiasis)
Retención urinaria aguda Trauma de pelvis con hematuria o anuria Hematuria franca.
Cuerpo extraño uretral Hematuria leve, disuria, polaquiuria,
fiebre, vómito y escalofrío
Historia de dificultad para la micción Disuria o poliuria sin fiebre, vómito o
escalofrío Disminución en el flujo urinario. Incontinencia urinaria Secreción de pus
TABLA 9. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS DE LOS GENITALES MASCULINOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Dolor testicular severo, edema o hipopigmentación
Trauma en pene o escroto, dolor severo e inflamación
Dolor testicular moderado de varias horas Abuso sexual Priapismo
Dolor testicular leve, fiebre y sensación de masa
Edema del pene Cuerpo extraño con molestia
Secreción purulenta Cuerpo extraño sin molestia Prurito o rash perineal Trauma menor Masa en testículo Impotencia
UR
IN
AR
IO
G
EN
IT
ALE
S M
AS
CU
LIN
OS

TABLA 10. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS DE LOS GENITALES FEMENINOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Trabajo de parto en curso Sangrado vaginal o uretral severo posterior a
trauma Retraso menstrual, dolor abdominal severo o
irradiado a hombro Hemorragia vaginal severa durante el embarazo
(más de cuatro toallas por hora) Amniorrea espontánea en el embarazo Trauma en el embarazo Hipertensión arterial en el embarazo Convulsiones en paciente embarazada Choque en el embarazo Abuso sexual menor de 72 horas Trauma con, hematoma o laceración genital
Abuso sexual mayor de 72 horas Sangrado vaginal (más de 10 toallas por día) Sangrado vaginal pos aborto o pos parto sin
hipotensión o taquicardia Cuerpo extraño con molestia Dolor severo en mamas y fiebre Dolor abdominal acompañado de fiebre y flujo
vaginal Dolor abdominal pos parto, fiebre y coágulos
fétidos Disminución de movimientos fetales Dolor abdominal pos quirúrgico Signos de infección en la herida quirúrgica Sintomatología urinaria en mujer embarazada
Prurito vaginal o flujo Infertilidad Determinar embarazo Amenorrea sin sangrado o
dolor Cuerpo extraño s/molestia Dispareunia Dismenorrea Irregularidad en el ciclo
menstrual Prolapso vaginal Disfunción sexual Oleadas de calor Mastalgia
TABLA 11. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS DEL SISTEMA ENDOCRINO
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Deshidratación Polipnea o respiración de Kussmaul Hipotermia Diaforesis profusa Edema generalizado (Mixedema) Taquicardia importante. Exoftalmos con taquicardias y temblor.
Poliuria Polidipsia Diaforesis Temblor Deshidratación moderada. Palpitaciones, temblor.
Intolerancia al calor o frío Pérdida de peso Polifagia Obesidad Oleadas de calor Tetania (espasmo muscular fuerte
súbito)
GE
NIT
ALE
S FE
ME
NIN
OS
FE
ME
NIN
OS
MA
SC
ULIN
OS
EN
DO
CR
IN
O

TABLA 12. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS DEL SISTEMA TEGUMENTARIO
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Mordeduras con sangrado abundante Mordedura con herida, de cualquier animal Picadura de animal ponzoñoso de menos
de 4 hrs. De evolución o con respuesta alérgica sistémica
Hipotermia Rash con petequias y fiebre Quemadura por calor o frío con
deshidratación o compromiso general del paciente.
Quemadura en cara, cuello, manos, pies y genitales
Herida penetrante exsanguinante Lesión en nervio, tendón o vaso sanguíneo Reacción alérgica con compromiso
ventilatorio o hemodinámica. Toda quemadura de más 20% superficie
corporal en adultos y 10% en niños
Mordedura de animal sin herida Mordedura de serpiente o araña
asintomática sin reacción alérgica Hipotermia, palidez o cianosis
localizada, sin dolor. Rash, Dolor osteomuscular generalizado,
fatiga y fiebre Quemadura sin compromiso del
estado general del paciente y dolor tolerable
Lesiones en piel sin compromiso del estado general
Picaduras menores localizadas Lesión por frío sin hipopigmentación y
dolor leve Laceración Herida menor por punción Retiro o revisión de sutura Herida infectada localizada Rash sin fiebre o síntomas sistémicos Celulitis Cuerpo extraño menor en tejidos blandos Rash de aparición súbita, pruriginoso sin
compromiso respiratorio Quemadura solar grado I Adenopatías Descamación, prurito Excoriaciones Resequedad Diaforesis sin síntomas asociados
TE
GU
ME
NT
AR
IO

TABLA 13. CRITERIOS DE CLASIFICACIÓN DE ACUERDO CON SIGNOS Y SÍNTOMAS PSICOLÓGICOS
PRIORIDAD I PRIORIDAD II PRIORIDAD III
Intento de suicidio o ideación suicida Agitación psicomotora Estado Confusional agudo Alucinaciones.
Depresión Paciente desea evaluación Ansiedad Trastornos de la alimentación (anorexia y
bulimia) Abuso de sustancias Insomnio Estado conversivo
TE
GU
ME
NT
AR
IO

FORMATO DE TRIAGE
Consideramos que el formato de Triage debe ser un documento de fácil elaboración y comprensión y que tome el menor tiempo posible; esto facilitará la continuidad de atención, un Triage avanzado más oportuno y acortará el tiempo de espera para la evaluación de los demás pacientes. Si bien existen muchos formatos, todos ellos reúnen características funcionales y operativas, pero formatos con muchos campos por llenar, pueden retardar la atención y más parecerá una consulta, que una evaluación inicial.
HOSPITAL: HOJA DE TRIAGE
Nombre: _________________________________________ Edad____________
Motivo de consulta: _________________________________________________
_________________________________________________________________
Aspecto: Grave Inestable Tranquilo
S. Vitales PA______________ FC_________ FR_________ T__________
Pulso Regular Irregular
Glasgow Ocular Verbal Motora TOTAL1 a 4 1 a 5 1 a 6 15
ALERTA OBNUBILADO ESTUPOR COMA
Antecedentes Relevantes____________________________________________
_________________________________________________________________
PRIORIDAD I II III
Nombre y Firma_________________________________________________________________
HOSPITAL: HOJA DE TRIAGE
Nombre: _________________________________________ Edad____________
Motivo de consulta: _________________________________________________
_________________________________________________________________
Aspecto: Grave Inestable Tranquilo
S. Vitales PA______________ FC_________ FR_________ T__________
Pulso Regular Irregular
Glasgow Ocular Verbal Motora TOTAL1 a 4 1 a 5 1 a 6 15
ALERTA OBNUBILADO ESTUPOR COMA
Antecedentes Relevantes____________________________________________
_________________________________________________________________
PRIORIDAD I II III
Nombre y Firma_________________________________________________________________

Trato Digno en el Segundo Nivel Urgencias
HOSPITAL GENERAL, CD. VICTORIA, TAMAULIPAS
SECRETARIA DE SALUD
Conclusiones:
A partir de la implementación del Triage por enfermería en el
servicio, los resultados muestran cifras por demás satisfactorias,
aun considerando, que no todos los turnos se han incorporado al
proceso. Otro de los aspectos a considerar es que durante el
periodo en que se comenzó a realizar el proceso por médicos del
servicio, más que realizar solo una evaluación de Triage, esta se
convirtió en prácticamente una consulta, lo que echa abajo el
objetivo primordial de esta estrategia.
RESULTADOS CUATRIMESTRE ENERO-ABRIL 2010
Es Triage debe de ser una estrategia que permita solo realizar
una evaluación inicial, para establecer prioridad y la atención
definitiva será proporcionará en otro tiempo, por un médico
debidamente calificado. Estos resultados en el corto plazo
ponen de manifiesto que el Traige por enfermería es una
medida, que llevada a cabo por personal debidamente
preparado, no necesariamente médico, puede aportar buenos
resultados en la oportunidad de atención, en la percepción de
los usuarios, en la reducción de los tiempos de espera y sin lugar
a dudas permite evitar complicaciones y riesgos en la sala de
espera, situación que ha sido siempre motivo de la mayoría de
quejas por una mala atención en los Servicios de Urgencia.

HOSPITAL GENERAL, CD. VICTORIA, TAMAULIPAS
SECRETARIA DE SALUD
FECHA DE IMPLEMENTACION DEL TRIAGE
FEBRERO 2010
REPORTE
CUATRIMESTRE SEPTIEMBRE-DICIEMBRE 2010


BIBLIOGRAFIA
1. Dirección General de Calidad y Educación en Salud. SICALIDAD, Estrategia SUMAR 2010
2. American College of Surgeons. ATLS, Programa Avanzado de Apoyo Vital en Trauma para Médicos. Sexta edición. Comité de Trauma del Colegio Americano de Cirujanos. Chicago, 2007.
3. Brillman J, Doezema D. Triage: limitations in predicting need for emergent care and hospital admission. Ann Emerg Med
1996; 27:493–500. 4. Cook S, Sinclair D. Emergency Department Triage: a program assesment using the tools of continuous quality
improvement. Emerg Med 1993; 15: 889–894. 5. Derlet R, Kinser D. The Emergency Department and triage of non urgent patients: editorial . Ann Emerg Med 1994;
23:377–379. 6. Derlet R, Kinser D, Lou R, et al. Prospective identification and triage of nonemergency patients out of an Emergency
Department: a 5 years study. Ann Emerg Med 1996; 25:215–223. 7. Derlet R, Reynolds J. Triaging patients with abdominal pain out of the Emergency Department: three months feasibility
study. University of California, Davis Medical Center. 8. Estrada E. Triage System. Nurs Clin North Am 1981; 16:13–24. 9. Vicepresidencia Prestadora de servicios de Salud. Triage de Urgencias. Instituto de Seguros Sociales. Bogotá, 1999. 10. Kennedy K, Aghababian RV, Gans L, et al.Triage: techniques and applications in decision making. Ann Emerg Med 1996;
28:136 11. Lowe R, Bindman A, Ulrish S, et al. Refusing care to Emergency Department patient: evaluation of published triage
guidelines. Ann Emerg Med 1994; 23:286–293. 12. Mower W, Sachs C, Nicklin E, et al. Pulse oxymetricas a fifth paediatric vital sign. Pediatrics 1997; 99:681– 686. 13. Pulido H. Triage hospitalario. Asociación Colombiana de Hospitales y Clínicas. Bogotá, 2000. 14. Sampalis J, Lavoie A, Williams J, et al. Impact of onsite care, prehospital time and level of in hospital care on survival in
severely injured patients. J Trauma 1993; 34:252–261. 15. Williams R. Triage and Emergency Department services. Ann Emerg Med 1996; 27:506–506. 16. Vanegas S. Protocolo de triage del Departamento de Urgencias. Fundación Santa Fe de Bogotá. Bogotá, 1995.