Osteoporosis
-
Upload
carlos-carrera -
Category
Health & Medicine
-
view
172 -
download
0
Transcript of Osteoporosis

Osteoporosis
Carlos Eduardo Carrera de la Rosa

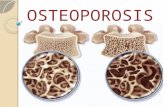
La osteoporosis es una enfermedad sistemica
esqueletica que se caracteriza por una disminucaion de la masa osea y un deterioro de la microarquitectura de los huesos, lo cual aumenta la posibilidad de fracturas. Cualquier persona puede padecer osteoporosis, pero es más común entre mujeres de edad avanzada. Casi la mitad de todas las mujeres y una cuarta parte de los hombres mayores de 50 años se fracturará un hueso debido a la osteoporosis
Osteoporosis

El envejecimiento Ser de talla pequeña y delgada Antecedentes familiares de osteoporosis Tomar ciertos medicamentos Ser mujer de raza blanca o asiática Tener osteopenia (pérdida de densidad ósea)
Factores de riesgo

La desnutrición, la mala alimentación,
el escaso ejercicio físico y la administración de algunos fármacos también pueden favorecer la aparición de la osteoporosis. Sin embargo, la menopausia es uno de los factores que más influye en su desarrollo en las mujeres, ya que la desaparición de la función ovárica provoca un aumento de la resorción ósea.
Causas

Durante años se ha conocido a la osteoporosis como
la epidemia silenciosa debido a que esta patología no produce síntomas, aunque el dolor aparece cuando surge la fractura.
Los especialistas señalan que algunas fracturas vertebrales pueden pasar desapercibidas puesto que no se producen síntomas. En estos casos se pierde la oportunidad de frenar la pérdida de masa ósea y reducir el riesgo de nuevas fracturas.
Las fracturas más comunes en la osteoporosis son las del fémur proximal, humero, vértebras y antebrazo distal (muñeca).
Síntomas

Estas son algunas recomendaciones para conservar y
aumentar la densidad ósea: Mantener un consumo adecuado de calcio. Practicar ejercicios físicos en los que el paciente no
tenga que soportar peso corporal. Algunos estudios recientes han demostrado que los ejercicios en los que es necesario que los músculos muevan los huesos mantienen e incluso pueden aumentar la densidad ósea. Uno de los más recomendables en este sentido es el body pump. (aumento de masa muscular)
Seguir un tratamiento farmacológico, si lo prescribe el médico.
Prevención

Osteoporosis posmenopáusica: la causa principal es
la falta de estrógenos. En general, los síntomas aparecen en mujeres de 51 a 75 años de edad, aunque pueden empezar antes o después de esas edades.
Osteoporosis senil: resultado de una deficiencia de calcio relacionada con la edad y de un desequilibrio entre la velocidad de degradación y de regeneración ósea. Afecta, por lo general, a mayores de 70 años y es dos veces más frecuente en las mujeres que en los varones.
Osteoporosis secundaria: Puede ser consecuencia de ciertas enfermedades, como la insuficiencia renal crónica y ciertos trastornos hormonales, o de la administración de ciertos fármacos, como corticoesteroides, barbitúricos, anticonvulsivantes y cantidades excesivas de hormona tiroidea.
Tipos

Los fármacos que se emplean en la actualidad
para combatir la osteoporosis consiguen detener la resorción ósea y evitar la pérdida del mineral. Son los llamados inhibidores de la resorción entre los que se encuentran, los estrógenos, las calcitoninas, los bisfosfonatos (etidronato, alendronato y risedronato), los moduladores selectivos de los receptores estrogénicos (raloxifeno) e incluso las estatinas, unos fármacos que inicialmente se empleaban para combatir elcolesterol.
Tratamiento


Artritis Reumatoide

Es una enfermedad sistémica auto inmunitaria
que se caracteriza por inflamación crónica e hiperplasia de las membranas sinoviales con aumento de exudado sinovial, lo que produce hinchazón y engrosamiento de las membranas sinoviales, erosión articular y dolor.
Inicia entre los 36 y 50 años de edad

La causa etiológica mas probable es una combinación de:
Susceptibilidad genética. Un evento inmunitario desencadenante. El desarrollo subsecuente de autoinmunidad
contra las células
Fisiopatología

Los linfocitos TCD4+ cooperadores se han
implicado como activadores de la respuesta inflamatoria junto con la liberación de citosinas.
En la AR los antígenos y anticuerpos forman complejos llamados complejos inmunes.

Después del brote inicial de inflamación, la membrana sinovial se altera y causa los siguientes cambios:
Edema leve. Acumulación de células de inflamación crónica
(macrófagos, células plasmáticas y linfocitos) Aceleración de la angiogénesis. Acumulación de fibrina. Las células sinoviales continúan sometiéndose
a hiperplasia reactiva

Las exacerbaciones progresivas de la
enfermedad dañan las articulaciones afectadas con la formación de paño, erosión de cartílago, fibrosis y fijación y deformidad articulares.
El paño es tejido de granulación que se forma sobre la membrana sinovial y el cartílago inflamados como resultado de la angiogénesis acelerada.
La fibrosis altera la movilidad articular y puede producir fijación debilitante de la articulación, una alteración que se conoce como anquilosis.

La gravedad de la AR puede variar de leve a
debilitante.
Las manifestaciones sistémicas frecuentes durante las exacerbaciones con fiebre de bajo grado, fatiga, anorexia, adelgazamiento y debilidad.
Es posible que se formen granulomas, llamados nódulos, en los vasos sanguíneos de todo el cuerpo.
Manifestaciones clínicas

No existen pruebas definitivas para
diagnosticar AR.
El diagnostico se basa en la historia clínica y la exploración física, y quizá requiera varias pruebas diagnosticas
Criterios de diagnostico

Los diagnósticos que aumentan la probabilidad de un diagnostico de AR son:
Elevación de la velocidad de eritrosedimentacion.
Incremento de la concentración de PCR. Presencia significativa de factor reumatoide
para anticuerpos contra IgG. Prueba de anticuerpos antinucleares positiva
que indica la sospecha de enfermedad auto inmunitaria.
Presencia de productos inflamatorios en un análisis de líquidos de la articulación sinovial.
Visualización radiográfica de daño articular.

Cada prueba también tiene el riesgo de
resultados positivos falsos (en ausencia de enfermedades) o negativos falsos (en presencia de enfermedades).

El tratamiento incluye un equilibrio cuidadoso
entre estrategias farmacológicas y no farmacológicas.
Los medicamentos utilizados comprenden antiinflamatorios, inmunosupresores y agentes que inducen la remisión.
Tratamiento

No farmacológicas: se trata de un balance entre actividad y reposo, ejercicios de terapia física para promoverla movilidad articular y uso de férulas y otros dispositivos que permiten que las articulaciones descansen y ayudan a prevenir deformidades.
La terapia con frio y calor es útil. Sinovectomia o sustitución total de la
articulación por medios quirúrgicos para reducir el dolor y la deformidad.

Osteoartritis

La osteoartritis (OA) también llamada
enfermedad articular degenerativa, es el tipo mas prevalente de enfermedad articular y uno de los 10 trastornos mas incapacitantes en los países desarrollados.
Osteoartritis

La osteoartritis a menudo conocida como
artritis por desgasto y desgarro es un trastorno destructivo lento del cartílago articular.
Afectación progresiva de la superficie lisa del cartílago articular, con desarrollo de fisuras en la superficie que se van haciendo mas profundas hasta afectar al hueso subcondral.

La OA es una enfermedad multifactorial, con factores de riesgo genéticos y ambientales.
Envejecimiento Sexo (es mas probable en mujeres que en
hombres) Raza Masa ósea Obesidad Herencia
Factores de riesgo

Tensión mecánica
por el envejecimiento
Respuesta de los condrocitos
Liberación de citocinas
P. ej. TNF, IL-1)
Producción y liberación de enzimas proteasas
Destrucción de estructuras articulares
Destrucción del hueso subcondral
Perdida de la superficie lisa del cartílago Desarrollo de fisuras superficiales
Formación de
osteofitos
Proceso patológico de la osteoartritis

Síntomas
Dolor articular Gelificacion Dolor nocturno durante el reposo Las articulaciones se crepitan o bloquean. Limitación del movimiento articular Inestabilidad de la articulación }

Articulaciones mas
afectadas Las articulaciones afectadas con mayor
frecuencia son las caderas las rodillas, las vertebras lumbares y cervicales, las articulaciones proximales y distales de las manos la primera articulación metacarpianas y las primeras articulaciones de metatarso falángicas de los pies.

Articulación Cuadro clínico
Columna cervical Rigidez localizada, dolor radicular o no radicular. La formación de espolones puede causar compresión vascular.
Columna lumbar Lumbalgia y rigidez, espasmo muscular reducción del movimiento de la espalda, etc.
Cadera Dolor, reducción del movimiento de la cadera, cojera o marcha atrasada de los pies, dificultad para sentarse y levantarse de una silla.
Rodilla Dolor al movimiento, limitación del movimiento, crepitaciones, rodilla en varo o valgo, derrame articular
Primera articulación Metacarpiana
Sensibilidad en la base del pulgar, apariencia cuadrada de la articulación.
Cuadro clínico

Diagnostico
El diagnostico se determina por: Anamnesis Exploración física Estudios radiográficos Hallazgos de laboratorio

Tratamiento
Físicas• Equilibrio
entre descanso y ejercicio.
• Uso de fedulas para proteger y descansar la articulación
• Aplicación de calor y frio para disminuir el dolor
Farmacológicas
• AINES• PARACETAMOL• Inyecciones
intraarticulares de CORTICOESTEROIDES
La cirugía se considera cuando la persona experimenta un inmenso dolor y la función articular esta gravemente reducida,
• Artroplastia • Artrodesis

http://www.dmedicina.com/enfermedades/
musculos-y-huesos/osteoporosis.html
Bibliografía