Placenta previa, desprendimiento prematuro de placenta, preruptura uterina, ruptura uterina, vassa...
-
Upload
jhonatan-osorio -
Category
Health & Medicine
-
view
247 -
download
5
Transcript of Placenta previa, desprendimiento prematuro de placenta, preruptura uterina, ruptura uterina, vassa...

Placenta PreviaHemorragias Obstétricas

v
GENERALIDADES
v
vv
v

CONCEPTO
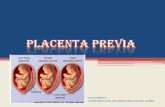
Se denomina cuando la placenta se encuentra sobre o muy cerca del orificio cervical interno.

CLASIFICACIÓN-GRADOS DE ANORMALIDADES
1. PP total: El OCI está cubierto por completo por la placenta.
2. PP parcial: la placenta cubre parcialmente el OCI.
3. PP marginal: el borde de la placenta esta en el margen del OCI.
4.Implantación baja de la placenta: la placenta se encuentra implantada en el
segmento uterino inferior a 8cm OCI

TRANSICIONES DE LA PLACENTA PREVIA
PP Con Implantación baja A PP Parcial
Ejem: D: 2cm Dx: PP con Impl.BajaD: 8cm Idx: PP Parcial.
A medida que el cuello dilata descubre placenta.

TRANSICIONES DE LA PLACENTA PREVIA
PP Total A PP Parcial
Ejem. Dx: PP TotalD: 4 cm Idx: PP Parcial
El cuello uterino se dilata más allá del borde de la placenta.
hemorragias GRAVES.

ESTADISTICAS
Embarazadas con edad gestacional mayor a 20 semanas:
incidencia de placenta previa es de 1 en 200 a 1 en 390
Nuliparas: 0.2 % Multiparas: mayor 5%
La tasa de recidiva es de 4% a 8%.
Cesáreas: 1 – 1%4 – 10 %

ETIOLOGIA y FACTORES PREDISPONENTES UTERINOS
que alteran bien a él endometrio, o bien al miometrio perturbando la placentación normal en su nidación.
Antecedentes de cesárea
Legrado uterino
Multiparidad
Edad sobre 35 años
Intervalo intergenésico corto
Miomas uterinos(miomectomías tienen 4vecesmayor riesgo)
Endometritis- Antecedente PP

ETIOLOGIA y FACTORES PREDISPONENTES PLACENTARIOS
Aumento del tamaño de la tort placentaria o bien su superficie de implantación.
Embarazo gemelar
Eritroblastosis
Feto de sexo masculino
Tabaquismo y Cocaina.
Una reducción en el oxigeno úteroplacentario promueve un aumento en la superficie placentaria asociado con el desarrollo del segmento
uterino inferior.

FISIOPATOLOGIA
El segmento inferior es una región inadecuada para la inserción placentaria, por presentar:
a. Endometrio: de menor grosor con decidua más delgada y
menor vasculatura
Placenta tiende a ser más extendida, aplanada e irregular, con escaso
desarrollo de tabiques entre cotiledones.

FISIOPATOLOGIA
b. Musculatura: menos fibras musculares en relación al segmento superior y con mayor cantidad de fibras
colágenas
Distensible, pero con menos potencia para colapsar vasos sanguíneos, dificultando la
hemostasia

FISIOPATOLOGIA
c. Membranas: en el borde placentario son más gruesas y
menos elásticas existe mayor frecuencia de RPM.

FISIOPATOLOGIA
d. Cordón: Por la atrofia de cotiledones, secundario al desarrollo insuficiente de
decidua
Inserción velamentosa del cordón

CLINICA
Hemorragia transvaginal
De color rojo rutilante
Indolora, intermitente, de inicio súbito, de magnitud variable
Generalmente entre la semana 28 a 34
Puede aumentar conforme avanza la edad gestacional o
al iniciar la contractilidad uterina.

DIAGNÓSTICO
Debe determinarse la localización de la placenta en la ecografía de rutina de 2º y 3º trimestre.
Si existe sospecha de placenta previa, en placentas bilobuladas y en gestaciones gemelares realizar una ecografía transvaginal (TV) para confirmar o no el diagnóstico.

DIAGNÓSTICO
LA EVALUACIÓN DE UNA PP EN LA ECOGRAFÍA TV INCLUYE:
- Visualizar correctamente
todo el segmento inferior: anterior, posterior y lateral (corte transversal) rechazando, si es
necesario, la presentación fetal.
Aplicar Doppler color para descartar
hematoma marginal o vasa
previa.
Localizar la inserción cordón.
En caso de vejiga parcialmente llena:
confirmar el diagnóstico de PP tras la micción.
Valorar signos de acretismo
especialmente en PP con
antecedente de cesárea previa.

DIAGNÓSTICO
ULTRASONOGRAFÍA Transabdominal:
Método más simple, preciso y seguro de localización de la placenta.
Se usa para identificar la placenta con exactitud considerable. Transvaginal:
Mejora exactitud diagnóstica de placenta previa.
Los falsos positivos a menudo dependen de la distensión de la vejiga, por ende las US positivas
deben repetirse después de vaciar la vejiga.

DIAGNÓSTICO
«MIGRACIÓN DE LA PLACENTA»
• La “migración placentaria” es un término aplicado para describir el desplazamiento de la placenta, en relación con el cérvix, desde una implantación baja o previa a una posición superior del útero, documentada por ecografía.
• Se ha encontrado que la migración placentaria no es realmente que la placenta se mueva, sino un proceso que podría involucrar degeneración periférica o un crecimiento más rápido del segmento uterino inferior en relación con el resto del cuerpo uterino.

DIAGNÓSTICO
«MIGRACIÓN DE LA
PLACENTA»
• Aproximadamente el 25% de las placentas son bajas a las 20 semanas de gestación, y sólo un 3% lo son al término.
• La migración placentaria es menos frecuente cuando la placenta es posterior o existe cesárea previa.
• En estudios retrospectivos se ha documentado que el 58% de las placentas previas completas y el 92,5% de las placentas previas marginales, migran; y que la persistencia de placenta previa en pacientes sin antecedentes de cesárea es del 11%, y del 50% cuando tiene antecedentes de cesárea.

DIAGNÓSTICO
En pacientes asintomáticas con placentas previas grados I y II se deberealizar ecografía transvaginal a las 36 semanas para confirmar el diagnóstico, y en casos de placenta previa grados III y IV, A Las 32
semanas. Las placentas que son diagnosticadas en el 3 en su posición hasta en el 90% de los casos.

ATENCIÓN
Feto PT y no hay indicación
para parto
Feto razonablement
e maduro.
Trabajo de parto.
Hemorrragia copiosa que exige parto a
pesar de inmadurez fetal
LAS MUJERES CON PP PUEDEN CONSIDERARSE CON:

ATENCIÓN
El tratamiento depende de la presentación clínica, la edad gestacional, la intensidad del sangrado vaginal y el grado de la placenta previa.
MANEJO EXPECTANTE
MANEJO AMBULATORIO
TERMINACIÓN DE LA GESTACIÓN

ATENCIÓN
MANEJO EXPECTANTE
Pacientes con sangrado Vaginal que no presenten descompensación hemodinámica y con inmadurez fetal
Se inicia maduración pulmonar con corticoesteroides
La hospitalización prolongada podría aumentar el riesgo de tromboembolismo, por lo tanto se deben fomentar ejercicios
de movilización de miembros inferiores durante el reposo, asociado al uso de medias de compresión.

ATENCIÓN
MANEJO AMBULATORIO
Ptes. Hemodinámicamente estables
Viable monitorización en casa.
Vivan próximas a un hospital

ATENCIÓN
TERMINACIÓN DE LA GESTACIÓN
Hemorragia masiva
Estado fetal insatisfactorio
Maduración pulmonar comprobada.
La vía del parto depende de la distancia del borde placentario al orificio cervical interno
y las características clínicas.
Si la distancia del borde placentario al orificio cervical interno es mayor de 20 mm
se puede intentar parto vaginal.
Si la distancia de la placenta es de 0 a 20 mm se puede pensar en parto vaginal con
vigilancia estricta materno-fetal en casos de estabilidad hemodinámica sin sangrado
vaginal

PRONÓSTICO
La cesárea de una paciente con placenta previa puede ser técnicamente difícil, con alta posibilidad de sangrado intraoperatorio (8 a 10%) por la presencia de várices, la probabilidad de extensión de la incisión y la posibilidad de acretismo placentario.
Una posible complicación de la migración placentaria es la vasa previa, Con resultados potenciales catastróficos.
El acretismo placentario se presenta en el 1% de las pacientes con placenta previa y debe ser descartado siempre que se presente esta entidad.

DESPRENDIMIENTO PREMATURO DE PLACENTA

Separación total o parcial de la placenta desde su sitio de implantación antes del parto o durante
este, y se considera a partir de las 20 semanas de gestación
Abruptio placentae
Hemorragia externa
Hemorragia oculta
“desgarro de la placenta a trozos”
DEFINICION

30% DE LAS CAUSAS DE SANGRADO DEL SEGUNDO Y
TERCER TRIMESTRE DEL EMBRAZO
Causa importante de morbi-mortalidad materno-fetal
FRECUENCIA
1 por 1,000 o 1 por 1,500 casos

Edad materna aumentada multiparidad Raza caucásica y
negra
Hipertensión arterial Fumar Cocaína
Trastornos de coagulación traumas miomas
Malformaciones uterinas deficit Ac. fólico
iatrogenia
FACTORES DE RIESGO

Ruptura de vasos sanguineos Hemorragia Separación de la
decidua en 2 capas
Formación del hematomaDisección continuaDESPRENDIMIENTO
DE PLACENTA
FISIOPATOLOGIA

Mayor riesgo de recurrencia en siguientes embarazos
La hemorragia puede suspender espontáneamente
Hemorragia fetal por desgarro o fractura en placenta
DPP RECURRENTE

hay un derrame de sangre por detrás de la placenta pero sus márgenes todavía permanecen adherentes
la placenta esta por completo separada pero las membranas retienen su fijación a la pared uterina
la sangre tiene acceso a la cavidad amniótica después de romper las membranas
la cabeza del feto esta tan estrechamente aplicada al segmento uterino inferior que la sangre no puede pasar mas allá de dicho segmento
“Tarde o temprano la sangre escapa”
HEMORRAGIA OCULTA

DIAGNÓSTICO
Historia clínica
Examen físico
Hemorragia Dolor abdominal Dolor de espalda Hipersensibilidad uterina
Contracciones frecuentes
Hipertonía uterina
persistente
Presencia de feto muerto
Ecografía
Sensibilidad 24-26%Especificidad 96%Valor predictivo positivo 88%Valor predictivo negativo 53%
DIAGNOSTICO

PROTOCOLO D.P.P.N.I. ESE Clínica Maternidad Rafael Calvo. Cartagena. Colombia. 2009

DESPRENDIMIENTO PREMATURO DE PLACENTA
DIAGNOSTICO DIFERENCIAL.
Con DPP Grave el Dx. es evidente.Formas leves, son mas difíciles de reconocer.
Aspecto clínico: Hemorragia uterina dolorosa D.P.P. Hemorragia uterina indolora Placenta previa.

DESPRENDIMIENTO PREMATURO DE PLACENTA
CHOQUE.
Hipovolemia, secundaria a la Hemorragia.
COAGULOPATIA DE CONSUMO.
DPP es causa frecuente.Se observa Hipofibrinogenemia [150mg/dl]Dimero D aumentado.
INSUFICIENCIA RENAL.
Frecuente si el TTO de la Hipovolemia fue retrasado.Reversible en la mayoria.

DESPRENDIMIENTO PREMATURO DE PLACENTA
SINDROME DE SHEEHAN.
Poco frecuente. Características: Imposibilidad de lactar, amenorrea, atrofia mamaria, pérdida
del vello púbico y axilar, hipotiroidismo y pérdida de la corteza suprarrenal.

UTERO DE COUVELAIRE.
Extravasación de sangre hacia el miometrio y por debajo de la serosa. Ocasionalmente: serosa de las trompas, hojas ligamentos anchos, tejido
ovárico. Demostrable por laparotomía. No es indicación de Histerectomía.
DESPRENDIMIENTO PREMATURO DE PLACENTA

TRATAMIENTO EN EL DPP

TRATAMIENTO.
Varía con la Edad G. Estado de la Madre y Feto.
Desprendimiento prematuro de placenta
Separación de placenta
Hemorragia materna
Hemorragia fetal
Hipertonía uterina
Sufrimiento fetal
Parto expedito Transfusión enérgica y parto expedito
P. inmediato y trans. al lactante
Parto expedito
DESPRENDIMIENTO PREMATURO DE PLACENTA

TRATAMIENTO.
Tocolisis: Hurd (1983) DPP era desapercibido si se iniciaba tocolisis. Sholl (1987) Tocolisis mejoró el resultado resultados. Tower (1999) La tasa de mortalidad perinatal no fue significativa con el
grupo no tratado.
DESPRENDIMIENTO PREMATURO DE PLACENTA

TRATAMIENTO.
La extracción rápida del feto vivo pero que presenta sufrimiento fetal= Cesárea.
«La rapidez de la Rta es un factor importante en el desenlace neonatal»
Kayani at al (2003) Relación entre la rapidez del parto y resultado neonatal en 33 embarazos único.
22 Sobrevivientes: Cesárea antes de los 20 Minutos de la decisión. 11 Muertos: Cesárea después de 20 minutos de la decisión.
DESPRENDIMIENTO PREMATURO DE PLACENTA

TRATAMIENTO.
Parto Vaginal:Si el feto muere, suele preferirse el PV. Ya que la hemostasis en el sitio de implantación depende sobre todo de la contracción miometrial.
Contraindicado: Hemorragia intensa. Otra complicación obstétrica que impida PV..
DESPRENDIMIENTO PREMATURO DE PLACENTA

TRATAMIENTO.
Amniotomía:Disminución del LA podría comprimir mejor arterias espirales y dism. Sangrado. Término: acelerar el parto. Inmaduro: Membrana intacta favorece mas la dilatación cervical.
Oxitocina:A Dosis estándar.Polémica por hipótesis de aumentar escape de tromboplastina hacia la circulación materna.
DESPRENDIMIENTO PREMATURO DE PLACENTA

VASSA PREVIA

Es una condición anatómica raramente reportada, en la cual los
vasos sanguíneos de la placenta corren a través de las membranas
cruzando sobre el (OCI), anteponiéndose a la presentación
CONCEPTO

Ocurre en 1:3,000 nacimientos y tiene una elevada tasa de mortalidad (95% aproximadamente)
Causado por hipoxia o hemorragia debido a la rotura de uno de estos vasos al momento de la amniorrexis, durante el trabajo de parto o en el mismo nacimiento
Su importancia se debe a su elevada mortalidad en caso de rotura de los vasos y a la muy frecuente falta de diagnóstico prenatal.
VASSA PREVIA

Los vasos umbilicales, que normalmente discurren desde la mitad de la placenta hacia el feto, lo hacen a lo largo de las membranas desprotegidas por la gelatina de Wharton, antes de que se unan en el cordón umbilical
VASSA PREVIA

Se diferencian dos tipos de VP:
Tipo I vasos velamentosos cruzan sobre el segmento uterino debido a una inserción velamentosa del cordón umbilical, el cordón se inserta en las membranas ovulares y no en el tejido placentario
VASSA PREVIA

Se diferencian dos tipos de VP:
Tipo II se produce el cruce de vasos fetales entre uno o más lóbulos accesorios de la placenta
VASSA PREVIA

Factores de riesgo:
Placenta de inserción baja
Placenta previa
Variaciones anatómicas de la placenta (bilobulada, succenturiada)
Embarazo por fecundación in vitro o embarazo múltiple.
VASSA PREVIA

• Examen del segundo trimestre es posible identificar con precisión el sitio de inserción de la placenta
• Ultrasonografía doppler color y pulsado
• Ultrasonografía trasvaginal (confirmatorio)
• Dada su extrema gravedad, lo ideal sería el diagnóstico anteparto y realización de una cesárea electiva
DIAGNOSTICO

Cuando se sospecha la rotura de una vasa previa se debe de actuar de inmediato, realizando la extracción fetal de la manera más rápida posible
Cuando la VP es diagnosticada en el período prenatal, la realización de una operación cesárea oportuna, antes de iniciar el trabajo de parto es la conducta a tomar
Interrupción mediante cesárea electiva a las 35 semanas de edad gestacional.
internación de la paciente entre las 30 y 32 semanas cuando VP es diagnosticada
MANEJO

GRACIAS