Infarto del miocardio... ismael43 final
-
Upload
hospital-general-de-gomez-palacio -
Category
Documents
-
view
289 -
download
2
Transcript of Infarto del miocardio... ismael43 final

INFARTO AGUDO AL MIOCARDIOJESUS ISMAEL ANDRADE MEDINA

• Es un problema grave de salud pública en los países industrializados y se ha incrementado significativamente en los países en desarrollo. En México la patología cardiovascular es la primera causa de muerte en la población adulta mayor de 20años, con una aproximación de 500,000 casos nuevos por año.
EPIDEMIOLOGIA

Durante 2007, en México, poco más de 87 mil personas fallecieron a causa de alguna enfermedad del corazón. En el mundo, las enfermedades cardiovasculares cobran 17.5 millones de vidas al año.
Principalmente, en la población de 65 años y más, se manifiestan las enfermedades cardiovasculares.
En los varones, son mayores los porcentajes de infarto agudo del miocardio y enfermedad isquémica crónica del corazón, en comparación con las mujeres.
La tasa de mortalidad más alta (60.5), por enfermedad isquémica del corazón, se presenta en las mujeres.

Porcentaje de las principales afecciones cardiovasculares por sexo, 2007

Tasa de mortalidad por enfermedad cardiovascular por sexo2007
Nota: Tasas por cada 100 mil hombres o mujeres según corresponda.Fuente: SINAIS (2007b). Diez Principales Causas de Mortalidad en Hombres y Mujeres. Informacion en línea.
45.7
60.5
28.6 26.7
15.6
12.0
0
10
20
30
40
50
60
70
Hombres Mujeres
Enfermedades isquémicas del corazón
Enfermedad cerebrovascular
Enfermedades hipertensivas

2007
Fuente: SINAIS (2007a) Boletín de Información estadística. Secretaría de Salud. Información en línea.
Distribución porcentual de mortalidad hospitalaria por institución para cada enfermedad cardiovascular
31.3
1.5
56.2
10.1
0.3 0.6
27.6
1.1
59.5
9.8
1.5 0.5
32.7
1.3
55.6
9.0
1.3 0.20
10
20
30
40
50
60
70
Secretaría de
Salud
IMSS Oportunidades
IMSS ISSSTE PEMEX SEMAR
Enfermedades isquémicas del
Enfermedad cerebrovascular
Enfermedades hipertensivas

Anatomía
• El corazón está situado en el mediastino, a la izquierda de la línea media, justo por encima del diafragma y entre las caras mediales de los pulmones. Se encuentra detrás del esternón a nivel de la 3°, 4°, 5° y 6° costilla.

Compuesto por 3 capas: Endocardio: es la capa más interna.Miocardio: es una masa muscular contráctil, el músculo cardíaco
propiamente dicho.Pericardio: es la capa mas externa, es un saco fibroseroso que se
encarga de cubrir a todo el corazón y tiene como función protegerlo.

Está dividido en 4 cámaras:Dos superiores: aurículas izquierda y derecha.Dos inferiores: ventrículos derecho e izquierdo.

IRRIGACION Coronaria 3 Arterias Epicardicas: Coronaria Derecha Descendente anterior Arteria circunfleja

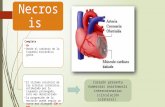
Definición• Es una necrosis del músculo cardiaco como
consecuencia de una isquemia severa. La isquemia se presenta por una oclusión coronaria aguda de origen trombotico, mecánico o metabólico.

Rotura o erosión de la placa por trombo
no oclusivo
Obstrucción dinámica (espasmo)
Obstrucción mecánica progresiva
(ateroesclerosis)
Secundaria a trastornos
metabólicos (taquicardia, anemia)
CAUSAS DE INFARTO

Factores de Riesgo• Los factores de riesgo se fundamentan en los factores de
riesgo de la aterosclerosis, los cuales son:• Tabaquismo• Sexo Masculino• Obesidad• Sedentarismo• Hipertensión arterial• Estrés• Diabetes


FisiopatologíaRuptura o erosión de la capa fibrosa
Agregación de lípidos, células inflamatorias, radicales libres.
Activación del proceso de coagulación
Formación de trombo oclusivo
Adhesión y agregación de plaquetas.

Placa rota
Trombocitos
Factor VII y X
ADP, colágeno, Adrenalina,serotonina
Tromboxano A2
Protrombina – trombina
Fibrinógeno - fibrina
Receptor IIb/ IIIaIntegrinas

RECEPTORES PLAQUETARIOS

Trombo oclusivo
Isquemia Necrosis
Disminución de contractilidad cardiaca
Insuficiencia cardiaca
Alteraciones del ritmo cardiaco
Disminución del volumen de eyección

Clasificación de IAM SEGÚN SU CAUSA - Tipo 1: IAM espontáneo causado por isquemia secundaria a erosión,
ruptura, fisura o disección de placa en arteria coronaria.
- Tipo 2: IAM causado por isquemia debida a un aumento de la demanda de oxígeno o disminución de la demanda secundaria a espasmo de arteria coronaria, anemia, arritmias, hipertensión o hipotensión.
- Tipo 3: Muerte cardíaca súbita con síntomas sugestivos de isquemia miocárdica asociada con supradesnivel ST o nuevo bloqueo de rama izquierda, sin disponibilidad de biomarcadores.
- Tipo 4. A: Infarto de miocardio secundario a Angioplastia Intraluminal Coronaria. B: trombosis del stent.
- Tipo 5: IAM secundario a cirugía de revascularización coronaria.

CLASIFICACION SEGÚN EL TIEMPO DE EVOLUCIÓNAG
UD
O 6 HORAS – 7 DIAS
RECI
ENTE 8 DIAS – 28 DIAS
ANTI
GU
O MAYOR A 28 DIAS
CLASIFICACION SEGÚN SU EXTENCIÓN
MIC
ROSC
OPI
CO NECROSIS FOCAL
PEQ
UEÑ
OS 10% EN
EXTENCIÓN
MED
IAN
OS 11% - 30% DE
EXTENCIÓN
MAS
IVO
S MAYOR AL 30% DE EXTENCIÓN

CLASIFICACION TIMI (MORTALIDAD A 30 DIAS)

Cuadro clínicoLa sintomatología típica es:• Dolor Torácico repentino, tipo opresivo y
prolongado.
• Disnea
• Otros síntomas incluyen la diaforesis, debilidad, mareos (en un 10 % de los casos), palpitaciones, náuseas de origen desconocido, vómitos y desfallecimiento.

Sintomatología atípica:
• Con más frecuencia en ancianos
• Puede presentarse con dolor en localizaciones no frecuentes, acompañado con disnea súbita.
• Puede presentarse como síncope, accidente cerebrovascular, ansiedad, depresión, extrema debilidad.

Asintomáticos =son aproximadamente un cuarto de los casos de infarto:
•Frecuente en personas con diabetes, hipotensos, edad avanzada y posoperatorios.
•Suelen ser de menor extensión y de localización diafragmática

50% factor desencadenante
SudoraciónNausea
Debilidad
Sensación muerte inminente

SIGNOS FISICOS EN IAM
• Infarto anterior• 25% de los casos
Estimulación simpática
• Infarto inferior• 50% de los casos
Estimulación parasimpática
• Infarto anterior• ResoluciónZona apical
• Disfunción válvular mitralSoplo tele o mesosistólico

ALGORITMO IAM

Diagnostico
• Según la OMS, el diagnóstico de IAM está basado en la presencia de al menos dos de los siguientes criterios:(1) Dolor de origen cardíaco(2) Alteraciones del ECG (3) Aumento de los marcadores cardíacos
+(4) Marcadores de Inflamación y Ecocardiografía
0 –
7 D
ías AGUDO
8 –
28 D
ías RECUPERACION
CURACION
29 D
ías
o m
as CICATRIZACION
Por tiempo evolución

Examen Físico• El paciente suele apreciarse inquieto, pálido, sudoroso, con
cifras de presión variables, habitualmente taquicárdico.
• En la auscultación puede apreciarse con alta frecuencia la presencia de un cuarto ruido y, un galope que manifiesta la disfunción ventricular. Se puede auscultar un soplo de insuficiencia mitral por disfunción isquémica del músculo papilar.

Clasificación de killipKillip y Kimball describieron la evolución de pacientes con IAM
en función de la presencia o ausencia de hallazgos físicos:• Killip I: no hay signos de insuficiencia cardíaca.• Killip II: presencia de reales crepitantes en las bases
pulmonares, ritmo de galope e ingurgitación yugular.• Killip III: presencia de edema agudo de pulmón.• Killip IV: Presencia de shock cardiogénico o hipotensión
(presión arterial sistólica < 90 mm Hg) y vasoconstricción periférica.

ElectrocardiogramaTres signos electrocardiográficos específicos:Isquemia:Aparición de ondas T negativasLesión:Elevación segmento STNecrosis:Onda Q profunda

DERIVACIONES Y PRECORDIALES

DERIVACIONES Y LOCALIZACION
• Anterolateral: DI, aVL; V1-V6• Anteroseptal: V1-V3• Anteroapical: V3-V4• Inferior: DII, DIII, aVF• Posterior: R Altas en V1-V2• Lateral: V5-V6 (Lateral bajo)
DI-aVL (Lateral alto)

CAMBIOS EN EL ELECTROCARDIOGRAMA
APARICIÓN DE LOS CAMBIOS EN EL ECG:
1) Inicialmente aumento de la amplitud de R y de T (picudas).2) Progresiva elevación del ST (retorna a línea de base en 12 hs) En los primeros momentos, junto con R alta, forma la onda monofásica del infarto hiperagudo.3) Q aparecen entre las 6 y 9 hs.4) Pérdida de las R luego de las 12 hs.

INFARTO





IAM TRANSMURAL:

IAM SUBENDOCÁRDICO

Marcadores Cardiacos
Mioglobina (Mb = Myb)
Troponinas Cardiacas (TnI, TnT)
Creatin-Kinasa (CK = CPK = PK)
Creatin-Kinasa Miocárdica (CK-MB)
Lactato deshidrogenasa (LDH) Isoenzima LDH1: miocardio Isoenzima LDH2: suero


Diagnósticode IAM(0 – 6h)

Diagnósticode IAM
(12 – 96h)

Cinética de los Marcadores Cardiacos

Mioglobina
VN: 85 – 90 ng/mL
Se eleva en daño de miocardio y de músculo esquelético (rabdomiolisis, ejercicio intenso, etc.) Cinética en el IAM
Elevación precoz: 2 - 3 h Valor máximo: 6 – 8 – 12 h Se normaliza: 24 - 36 h

Troponina T
VN desde 0.03 - 0.08 ng/mL
> 0.10 ng/mL = daño miocárdico menor y temporal
Digestión proteolítica por enzimas lisosómicas, sin ruptura de la membrana.
> 1.00 ng/mL = daño miocárdico mayor
Necrosis: ruptura de la membrana celular del cardiocito.

Troponina T
Cinética en el IAM:
Empieza a elevarse: 4 - 6h Valor máximo: 12 - 20h Se normaliza: 10 – 14d
Se eleva en pacientes dializados (por regeneración muscular).

Denominaciones: Creatín-fosfo-quinasa (CPK), creatín-quinasa (CK).
Tipos de CK
CK-1 (CK-BB): cerebro, próstata, estómago, intestino, hígado, vejiga, útero, placenta y tiroides.
CK-2 (CK-MB): Musculo cardíaco: 25-40% de act. CPK totalMúsculo esquelético: <5%
CK-3 (CK-MM): músculo esquelético.
CPK Total

CPK Total
Cinética en el IAM:
Empieza a elevarse: 3 - 6h Valor máximo: 18 - 20 - 30h Se normaliza: 72 - 96h (3 - 4d)
VN hombres: hasta 190 U/L VN mujeres: hasta 166 U/L

CK – MB: Parámetros
Índice de Corte = [CK Total/CK-MB masa x 100]
> 3.5-4%: Sugiere un aumento de CK-MB de origen miocárdico, en relación a la CK-MB esquelética.
Patrones en el tiempo:
CK-MB esquelética: en meseta CK-MB cardiaca: en pico

LDH
Enzima exclusivamente citoplasmática:
Cataliza la oxidación reversible de l-lactato a piruvato
VN en adultos a 37 ºC: De 230 a 460 U/L
Cinética en el IAM:
Empieza a elevarse: 12 - 16h Valor máximo: 30 - 40h Se normaliza: 10 – 12d

AST - Aspartato Aminotransferasa
Cinética en el IAM:
Empieza a elevarse: 6 - 8h Valor máximo: 18 - 24h Se normaliza: 4 – 5d
VN H: 10- 45 UI/L ; M: 8- 31 UI/L.
No presenta ventajas sobre la CPK y la LDH:
No es específica del miocardio No aparece en la circulación de forma muy precoz Se debe abandonar su uso

ESTRARIFICACION DEL RIESGO

Diagnostico Diferencial
• Pericarditis aguda: El dolor aumenta con la respiración profunda y los cambios de posición. Suele mejorar al sentarse inclinado hacia adelante, y empeora al recostarse sobre el dorso.
· • Disección de la aorta: poco frecuente con dolor desgarrante, de
intensidad máxima en el momento de aparición, con estabilización y posteriormente, disminución de la intensidad, de localización retroesternal o en la espalda.

Reflujo gastroesofágico: Produce dolor ardoroso retroesternal con frecuencia acompañado de regurgitación de alimentos o ácido gástrico; alivia con antiácido.
Espasmo esofágico difuso: El dolor puede confundirse con el de la
angina, puede ser fugaz o durar horas; general mente aparece durante las comidas o poco después con la ingesta de líquidos fríos; se acompaña de disfagia y no tiene relación con los esfuerzos.
Embolia pulmonar: Produce dolor pleural, taquipnea, cianosis y
disnea que orientan al diagnóstico. Sin embargo, si la embolia es significativa puede provocar isquemia miocárdica y dolor anginoso.

ComplicacionesMecánicas: Ruptura de pared libre. Ruptura de músculo papilar.
Ruptura de septum interventricular. Pseudoaneurisma.
Eléctricas: Arritmias ventriculares: taquicardia ventricular, fibrilación ventricular. Arritmias supraventriculares: Fibrilación auricular, flutter auricular. Bradiarritmias: bloqueos A-V.
Hemodinámicas: edema pulmonar agudo, shock cardiogénico.

Tratamiento• El tratamiento del IAM contiene 3 pilares:
♦ Restauración del flujo coronario mediante fármacos o procedimientos invasivos. ♦ Eliminación de episodios isquémicos recurrentes a través de
tratamientos antitrombóticos optimizados. ♦ Prevenir y mitigar las consecuencias de la necrosis
miocárdica.

Lo primero y lo más importante es la conducta ante el dolor.NO PERDER TIEMPO EN DEFINIR EL TIPO DE CARDIOPATÍA
Reposo. Oxigenación.
Aliviar el dolor.
1 Protección del área
de penumbra isquémica
2 Tratar problemasasociados desde el
inicio.
3
Evaluar Trombolisis Precoz en lugar
acreditado.
4 Consideraciones para
el Traslado
5

A Aspirina y AntiagregantesB Beta bloqueantes y presión sanguíneaC Colesterol y CigarrillosD Dieta y DiabetesE Educación y Ejercicio
A Aspirina y AntiagregantesB Beta bloqueantes y presión sanguíneaC Colesterol y CigarrillosD Dieta y DiabetesE Educación y Ejercicio

SINDROME CORONARIO AGUDO.
POSOORFINA.XIGENO.ITROGLICERINA.SPIRINA.
Ante el dolor coronario agudo:
NEMOTECNIA “ REMONA ”

SINDROME CORONARIO AGUDO. Reposo.
Oxigenación. Aliviar el dolor.
1PRIMER PRINCIPIO TERAPÉUTICO
•No deambular•Medios diagnósticos hacia el paciente.
• Mascara o cateter.• Flujo 6 Litros x min.• Saturación 95 – 100 %
Indicación inmediata si:• Dolor intenso y diaforesis.• Insuficiencia Cardíaca.• Anciedad Extrema.
REPOSOABSOLUTO
REPOSOABSOLUTO OXIGENACIÓNOXIGENACIÓN OPIACEOSOPIACEOS NITRATOSNITRATOS
Morfina: 3 mg EV cada 5 –10 min.Diluir 10 mg en 9 ml o 20 mg en 19 ml.
Incrementar dosis de 2 – 8 mg c/5- 15 min
Cuidado por se depresor del centro Respiratorio, en dado caso utilizar:
Naloxona: 0.1- 0.2 mg IV
Usar en infusión para mejorar el dolor y aliviar el trabajo cardíaco, dosis 5 – 10 mg / min. Diluir 10 mg en 500ml de Sol. Salina 0.9 % infusión IV, Su manejo debe estarSupervisado por el control de la TA.
Uso sublingual siempre que la intensidad del dolor lo permita. Se indica con TA sistólica > 90 y ausencia de datos de disfuncion ventricular. Repetir dosis cada 5 minutos. Si no hay alivio, no demorar el uso de opiáceos y seguir con Nitroglicerina en infusión si tiene.
Mantener saturación entre
95 y 100 %.Flujo 3 litros/min.
Indicación Inmediata si:
Dolor Intenso y Diaforesis.
Insuficiencia Cardiaca. Ansiedad extrema.

SINDROME CORONARIO AGUDO.
SEGUNDO PRINCIPIO TERAPÉUTICO Protección del áreade penumbra isquémica
2
ANTIAGREGANTESPLAQUETARIOS
ANTIAGREGANTESPLAQUETARIOS
HEPARINAPara pacientes queno tienen criteriosde trombolisis
HEPARINAPara pacientes queno tienen criteriosde trombolisis
BETABLOQUEADORESBETABLOQUEADORES
Atenolol: 5 mg en Bolo EV ousar 50 mg por via oral.
Metoprolol: 5 mg en Bolo EV ousar 20 mg por via oral.
Propanolol: 1 mg en Bolo EV ousar 20 mg por via oral.
SELECCIONAR SÓLO UNO Y ENDOSIS ÚNICA.
CONTRAINDICADO EN:
FC menor de 70 x min. TAS menor de 110 mm Hg. Hipoperfusión periférica. Insuficiencia cardíaca. BAV. EPOC. Asma.
A.A.S
Dosis:160-325 mg inicio100 mg de sosten
Tableta = 500 mg.Si no hay
contraindicación
Dosis inicial: 0.5 mg x Kgen bolo EV.
Infusión: 1 mg x Kg EVpara 24 horas.

SINDROME CORONARIO AGUDO.
TERCER PRINCIPIO TERAPÉUTICO Tratar problemasasociados desde el
inicio.
3
Sedación y Apoyo emocional
Sedación y Apoyo emocional
SituacionesClínicas.
SituacionesClínicas.
Habitación tranquila ventilada e iluminada.
Vigilancia médica y de enfermería constante.
Crear ambiente seguro.
Habitación tranquila ventilada e iluminada.
Vigilancia médica y de enfermería constante.
Crear ambiente seguro.
Diagnóstico precoz dela Hipovolemia.
Diagnóstico precoz dela Hipovolemia.
Prevenir la hipotensión y laarritmia por bajo gasto conbolos de S.S 0.9 % 100 ml
EV repetidos.
Prevenir la hipotensión y laarritmia por bajo gasto conbolos de S.S 0.9 % 100 ml
EV repetidos.
De diagnosticarse hipoperfusión:ver protocolos correspondientes
De diagnosticarse hipoperfusión:ver protocolos correspondientes
Arritmias. Hipotensión. Hipertensión. Fallo cardíaco. Edema pulmonar. Shock.

SINDROME CORONARIO AGUDO.
CUARTO PRINCIPIO TERAPÉUTICO Evaluar Trombolisis
Precoz en lugaracreditado.
4
CRITERIOS DE TROMBOLISISCRITERIOS DE TROMBOLISISSI NO
AASBeta Bloq.HEPARINA
Evaluar trombolisis PH en lugar acreditado. En su defecto:Primera atención – Estabilizar y evacuar para TrombolisisPrecoz en centro acreditado. ( En estos pacientes usar aspirina y betabloq.
si no están contraindicados )
Después de la aspirina y el BB si no están contraindicados, diluir Estreptoquinasa BB 1.5 mill.de unidades en 100 ml de S.S 0.9 % EV en 30 minutos y monitorización constante del rítmo
Cardíaco, vigilar arrítmias de reperfusión y reacciones alérgicas. Si aparece hipotensión tratar primero con CLNa.
CRITERIOS DE INCLUSIÓNCRITERIOS DE EXCLUSIÓN

SINDROME CORONARIO AGUDO.
QUINTO PRINCIPIO TERAPÉUTICO Consideraciones para
el Traslado
5
Aliviar el dolor con opiáceos. Administrar oxígeno. Disminuir trabajo cardíaco. Vigilar aparición de sind.hipoperf. Monitorización continua. Mantener vena periférica.
Ambulancia Apoyo Vital Avanzado No debe faltar personal calificado.
Tubo y laringoscopio. Bolsa Autoinflable y ventiladores traslado. Oxígeno, aspiración, Drogas, monitor con
Desfibrilador, oxímetría de pulso.
Puede hacerse por vía aérea en avión o helicóptero.
TRASLADO PRECOZ A LA UCI.TRATAMIENTO INTENSIVO PRE-UCI.
TROMBOLIZAR CUANTO ANTES.
Continuar tratamiento
intensivo
UNIDADMEDICA DETRASLADO

Agentes Trombolíticos:• SK (proactivador del plasminógeno) Estreptokinasa• rt-PA (activador tisular recombinante del plasminógeno) Alteplase• APSAC (complejo activador estreptoquinasa plasminógeno)
Antistreplasa• u-PA y scu-PA y UK (activadores del plasminógeno) Prourokinasa y
Urokinasa

Administración del Trombolítico:
• El paciente deberá recibir:
HIDROCORTISONA 100 mg IV CLORFENIRAMINA 10 mg IV

Terapia Trombolítica:
Estreptokinasa es el trombolítico más usado, causa lisis sistémica y depleción de fibrinógeno y niveles de antiplasmina alfa-2.

Indicaciones para Trombolisis:
• Cuadro clínico y ECG característico• Angor con BRIHH en el ECG• Pacientes cuyo dolor inició 12-24 horas antes (es mejor en las
primeras 4 horas)

Beneficio especial de la Trombolisis:
• Infarto de localización Anterior• Elevación del ST • Pacientes ancianos (+75 años)• Pobre función ventricular

Complicaciones de Trombolisis:
• Hemorragia• Reacciones Alérgicas• Embolos Sistémicos• Enfermedad Cerebrovascular• Ruptura Cardiaca

Contraindicaciones de Trombolisis:
• EVC reciente• STDA reciente• Diátesis hemorrágica o terapia con Warfarina• Postparto o Cirugía reciente• Trauma• Aneurisma Aórtico o disección

INFARTO AGUDO DE MIOCARDIOASPIRINA
ESTUDIO ISIS-2. n= 17.187• Reducción de la mortalidad en el IAM:
• AAS: 23%• SK: 25%• AAS + SK: 42%
• Reducción del reinfarto no fatal:49%• Reducción del ACV: 46%
Lancet,1988;2;349-60
ESTUDIO ISIS-2. n= 17.187• Reducción de la mortalidad en el IAM:
• AAS: 23%• SK: 25%• AAS + SK: 42%
• Reducción del reinfarto no fatal:49%• Reducción del ACV: 46%
Lancet,1988;2;349-60

INFARTO AGUDO DE MIOCARDIOBETA BLOQUEANTES
ATENOLOL
5 a 10 mg. IV (1mg./min.) seguido de 100mg./día oral
METOPROLOL
15 mg. Tres bolos de 5mg. c/u con intervalos de 15
min.
ESMOLOL
50-250 μg/kg./min. Goteo continuo

• FIBRINOLISISA 90 minutos: 50-70% de repermeabilización
A 24 horas: 90%
• ANGIOPLASTIA PRIMARIA80-90% de repermeabilización
Reperfusión Del Miocardio
Ocurre espontáneamente en un 20%.

• Base fisiopatológica: Incremento de catecolaminas Insulina baja
Cortisol alto Sensibilidad a insulina baja Aumento de ácidos grasos libres= injuria isquémica
Recomendaciones: Administrar insulina en infusión a los
pacientes con hiperglicemia durante las primeras 48 horas
Manejo de la Glicemia


Reperfusión Mecánica

Estrategias de Reperfusión en el infarto agudo de miocardio con elevación del segmento ST • Revista Española de Cardiología. (2009).• En los pacientes con SCACEST que acuden a un hospital con
servicio de cardiología intervencionista la angioplastia primaria debe ser el tratamiento de elección. Esta estrategia es independiente del tiempo de infarto (o inicio de los síntomas), siempre que el paciente esté dentro de las primeras 12 h del infarto.
• Durante las primeras 3 h de aparición de dolor torácico u otros síntomas, la fibrinólisis es una buena alternativa a la angioplastia primaria, excepto en los casos en que la fibrinólisis esté contraindicada o el paciente tenga alto riesgo, en que se recomienda el traslado inmediato del paciente para realizarle una angioplastia primaria.

• Angioplastia primaria• Se define como una intervención del vaso causante del infarto
durante las primeras 12 h de la presentación del dolor u otros síntomas, con o sin implantación de stent, y sin utilizar previamente terapia trombolítica u otro tratamiento para la disolución de trombos. Esta estrategia debe realizarse también en los infartos de más de 12 h de evolución con evidencia clínica o electrocardiográfica de isquemia e inestabilidad hemodinámica. Puede considerarse en pacientes estables cuando han transcurrido entre 12 y 24 h del inicio de los síntomas y está contraindicada en infartos de más de 24 h de evolución en ausencia de signos de isquemia en pacientes estables.

• Angioplastia facilitada• La angioplastia facilitada hace referencia a la administración
de tratamiento antitrombótico y/o fibrinolítico antes de la realización de la angioplastia primaria. Debe diferenciarse de la angioplastia primaria con inhibidores de la glucoproteína IIb/IIIa durante el intervencionismo, la angioplastia de rescate y la angioplastia tras fibrinólisis. Este concepto surge con la intención de disminuir el efecto del retraso que supone la derivación de un paciente que llega a un centro sin laboratorio de hemodinámica disponible 24 h y se basa en que los pacientes tienen mejor pronóstico cuando se lleva a cabo la angioplastia primaria con flujo epicárdico normal. Se han elaborado estudios con tratamiento fibrinolítico a dosis plenas, con mitad de dosis y con inhibidores de la glucoproteína IIb/IIIa en combinación con fibrinolíticos.

• Angioplastia tras fibrinólisis o pronóstica• Angioplastia tras fibrinólisis o pronóstica se define como la realización de
angiografía sistemática e ICP (cuando es preciso) poco tiempo después (entre 3 y 24 h) del tratamiento fibrinolítico en los pacientes en que el fibrinolítico haya sido eficaz. La fibrinólisis, pues, aun en el caso de que sea eficaz, no debe considerarse como el tratamiento final.

• Angioplastia guiada por isquemia• La angioplastia guiada por isquemia se define como
angiografía coronaria y revascularización, si procede, que se realiza a los pacientes con SCACEST tratados con fibrinolíticos que presentan isquemia espontánea o inducible antes del alta, con independencia de que reciban tratamiento farmacológico máximo. El estudio DANAMI24 fue el primer ensayo clínico, y el único prospectivo y aleatorizado, en que se comparó una estrategia invasiva (ICP o cirugía) con una estrategia conservadora en pacientes que presentaban isquemia miocárdica inducible antes del alta hospitalaria y después de haber recibido tratamiento fibrinolítico por un primer infarto agudo de miocardio. La incidencia del objetivo primario (muerte, reinfarto e ingreso por angina inestable) se redujo significativamente a corto, medio y largo plazo.

ANGIOPLASTIA PRIMARIATIEMPO A REPERFUSIÓN Y SOBREVIDA
0
2
4
6
8
10
12
14
16
18Mort 30 dMort tard.30+tardMej. EF
<2 hs 2-4 hs 4-6 hs >6 hs
%
Brodie BR et al JACC 1998; 32:1312-19
**
*
***
* p<0.04; **p<0..2; ***p<0.007
1352 pacientes evaluados a 30 d. y 53.4 años

TROMBOLISIS IN SITU VS. TRASLADO PARA ANGIOPLASTIADANAMI-2
0
2
4
6
8
10
12
14
16
Traslados In situ Combinados
tPA
PCI
M+IM+AVC a 30 d.
Distancia de traslado: media: 56 KmTiempo máximo ingreso-balón: 160 m
p<0.0003p<0.048p<0.05
Reducción de riesgo: 45%


Angioplastía Primaria:



Complicaciones Eléctricas:
• Bradicardia• Bloqueo AV• Taquiarritmias• Paro Cardiaco• Muerte Súbita

Complicaciones Mecánicas:
• Falla ventricular derecha• Pericarditis• Embolismo sistémico o pulmonar• Comunicación Interventricular• Aneurisma ventricular izquierdo

Tratamiento Post-IAM:
• Prueba de Esfuerzo• Coronariografía• ACTP (Angioplastia Coronaria Transmural Percutanea)• Cirugía de Revascularización• Tratamiento Médico: Aspirina + B-B o aspirina + I. ECAs (I.C.)

Tratamiento quirúrgico para IAM (puente coronario)
Tratamiento en el cual, tomando la arteria mamaria interna o la vena safena, realiza un puente entre las áreas sanas de una arteria coronaria, evitando la circulación sanguínea sobre el área de la arteria que presenta la oclusión.



CONCLUSIONES:
• Los SICA requieren de un diagnóstico clínico y ECG correcto y oportuno dada la diversidad de localización del cuadro clínico (EL DOLOR VA DE MAXILAR INFERIOR HASTA EPIGASTRIO INCLUYENDO MIEMBROS SUPERIORES) y la Angiografía Coronaria ofrece la oportunidad de realizar ACTP emergente y terapéutica.

• Aunque la angioplastia primaria es el tratamiento de reperfusión ideal en el SCACEST, ésta todavía no es accesible en condiciones óptimas para la mayoría de los pacientes con infarto, por ello se contemplan otras estrategias de reperfusión. A nuestro parecer la mejor estrategia de reperfusión es la aplicable a las situaciones temporales y logísticas del paciente con SCACEST.
REHABILITACION MIOCARDICA

• Reintegración a la vida corriente
• Prevención de la invalidez
• Prevención secundaria
• Mejor calidad de vida
REHABILITACIÓN CARDIACA
Objetivos
DICG

PACIENTES CORONARIOS INCLUYENDO
Post IM
Post Bypass Coronario
Post Angioplastia Coronaria
Angina Estable
Isquemia Miocardica Silenciosa
REHABILITACIÓN CARDIACA
Candidatos
DICG

Otras cirugías cardiacas incluyendo transplantes
Miocardiopatia Dilatada
Disfunción ventricular izquierda
Ancianos con enfermedad cardiovascular
Factores de riesgo coronario
REHABILITACIÓN CARDIACA
Candidatos
DICG
(Cont.)

FASES DE LA REHABILITACIÓN CARDIACA
100%
Tie
mpo
(%
)
0%
Fase I Fase II Fase III
Tiempo (semanas)
0 1 8-10
Pashkow,F. y Dafoe,W. Clinical Cardiac Rehabilitation. 1999.

HOSPITALIZADO
Identificación del Paciente
Dejar de fumar
Prevención de una recaida
Asesoria para iniciar actividad física
Elementos de la rehabilitación cardiaca.
Ades,PA. N Engl J Med, Sep 20/2001

Evaluación Prescripción del ejercicio
AMBULATORIO
Historia médica
Asesoria en factores de riesgo
Entrenamiento aerobico
Entrenamiento de resistencia
Programa de ejercicio en la casa o fuera de ella.
Elementos de la Rehabilitación Cardiaca
Ades,PA. N Engl J Med, Sep 20/2001

Modificación defactores de riesgo
Educación
Consejería Nutricional
Ejercicio
Medicación
AMBULATORIO
Especificación de metas a largo plazo
Física
Vocacional
Psicológica
Clínica
Elementos de la rehabilitación Cardiaca
Ades,PA. N Engl J Med, Sep 20/2001

REHABILITACIÓN CARDIACA
PERSONAL
Médico Internista - Cardiólogo
Médico Fisiólogo del ejercicio
Médico General
Médico Ginecólogo
Fisioterapista
EnfermeraDICG

REHABILITACIÓN CARDIACA
PERSONAL
Nutricionista - Dietista
Psicólogo
Trabajadora Social
Educador Físico
Salubrista OcupacionalDICG

FACTORES DE RIESGO CORONARIO
Mayores
• Cigarrillo
• Presión sanguínea elevada
• Colesterol total elevado
• HDL bajo
• Diabetes mellitus
• Edad avanzada
Fuster V. Circulation. 2000;102:IV-94-IV-102

FACTORES DE RIESGO CORONARIO
Predisponentes
•Obesidad
•Obesidad abdominal
•Inactividad física
•Historia familiar de enfermedad
coronaria
•Características étnicas
•Factores psicosociales
Fuster V. Circulation. 2000;102:IV-94-IV-102

PRUEBA DE ESFUERZO ECG
DICG
INDICACIONES
valoración diagnóstica
valoración pronóstica
valoración funcional
valoración terapéutica

a) Capacidad funcional
b) Causa de suspensión del ejercicio.
c) El comportamiento de la frecuencia cardiaca y presión arterial
d) El ritmo cardiaco
a) Capacidad funcionala) Capacidad funcional
b) Causa de suspensión del ejercicio.b) Causa de suspensión del ejercicio.
c) El comportamiento de la frecuencia c) El comportamiento de la frecuencia cardiaca y presión arterialcardiaca y presión arterial
d) El ritmo cardiacod) El ritmo cardiaco
Gibbons RJ. J Am Coll Cardiol. 1997;30(1)260-315. Gibbons RJGibbons RJ. J . J Am Coll CardiolAm Coll Cardiol. 1997;30(1)260. 1997;30(1)260--315. 315.
La prueba de esfuerzo electrocardiográfica permite
determinar:
La prueba de esfuerzo La prueba de esfuerzo electrocardiográfica permite electrocardiográfica permite
determinardeterminar::

e) Detectar si existen o no signos o síntomas de enfermedad coronaria.
f) Evaluar la eficacia de medicaciones o cirugías cardiovasculares
g) Hacer prescripción del ejercicio.
h) Hacer seguimiento del paciente e investigaciones
e) Detectar si existen o no signos o e) Detectar si existen o no signos o síntomas de enfermedad coronaria.síntomas de enfermedad coronaria.
f) Evaluar la eficacia de medicaciones f) Evaluar la eficacia de medicaciones o cirugías cardiovasculares o cirugías cardiovasculares
g) Hacer prescripción del ejercicio.g) Hacer prescripción del ejercicio.
h) Hacer seguimiento del paciente e h) Hacer seguimiento del paciente e investigacionesinvestigaciones
Gibbons RJ. J Am Coll Cardiol. 1997;30(1)260-315. Gibbons RJGibbons RJ. J. J Am Coll CardiolAm Coll Cardiol. 1997;30(1)260. 1997;30(1)260--315. 315.
La prueba de esfuerzo electrocardiográfica permite:
La prueba de esfuerzo La prueba de esfuerzo electrocardiográfica permite:electrocardiográfica permite:
e) Detectar si existen o no signos o síntomas de enfermedad coronaria.
f) Evaluar la eficacia de medicaciones o cirugías cardiovasculares
g) Hacer prescripción del ejercicio.
h) Hacer seguimiento del paciente e investigaciones
e) Detectar si existen o no signos o e) Detectar si existen o no signos o síntomas de enfermedad coronaria.síntomas de enfermedad coronaria.
f) Evaluar la eficacia de medicaciones f) Evaluar la eficacia de medicaciones o cirugías cardiovasculares o cirugías cardiovasculares
g) Hacer prescripción del ejercicio.g) Hacer prescripción del ejercicio.
h) Hacer seguimiento del paciente e h) Hacer seguimiento del paciente e investigacionesinvestigaciones
Gibbons RJ. J Am Coll Cardiol. 1997;30(1)260-315. Gibbons RJGibbons RJ. J. J Am Coll CardiolAm Coll Cardiol. 1997;30(1)260. 1997;30(1)260--315. 315.
La prueba de esfuerzo electrocardiográfica permite:
La prueba de esfuerzo La prueba de esfuerzo electrocardiográfica permite:electrocardiográfica permite:

FACTORES QUE DETERMINAN EL RIESGO DE CUALQUIER PACIENTE CORONARIO, CON BASE EN LA PRUEBA DE ESFUERZO ELECTROCARDIOGRAFICA:
BAJO:
• 8 METS, tres semanas después de un evento coronario.• No presenta síntomas
Pashkow,F. y Dafoe,W. Clinical Cardiac Rehabilitation. 1999.

FACTORES QUE DETERMINAN EL RIESGO DE CUALQUIER PACIENTE CORONARIO, CON BASE EN LA PRUEBA DE ESFUERZO ELECTROCARDIOGRAFICA:
INTERMEDIO:
• 8 METS, tres semanas después de un evento coronario.• Angina con ejercicio de moderada o alta intensidad.• Historia de I.C.C.
Pashkow,F. y Dafoe,W. Clinical Cardiac Rehabilitation. 1999.

FACTORES QUE DETERMINAN EL RIESGO DE CUALQUIER PACIENTE CORONARIO, CON BASE EN LA PRUEBA DE ESFUERZO ELECTROCARDIOGRAFICA:
ALTO
• 5 METS, tres semanas después de un evento cardíaco.
• Hipotensión inducida por ejercicio• Isquemia inducida a bajo nivel de ejercicio• Persistencia de isquemia después de ejercicio• Arritmia sostenida
Pashkow,F. y Dafoe,W. Clinical Cardiac Rehabilitation. 1999.

Historia individual de hábitos
deportivos
Objetivo especifico
Alcanzable
Realístico
Participación del paciente
Andersen, RE y Col. Ann Itern Med 1997;127:395:400
PRESCRIPCIÓN DEL EJERCICIO

Intensidad 75-85% FCmax
Tipo de ejercicio
EntrenamientoBaja intensidad aeróbica y resistencia
Alta intensidad aerobica
Edad 65
años
Edad<65 años,
sin sobrepesoCaracteristica
Frecuencia de sesiones/semana
Duración de c/sesión(min)
65-75% FCmax
3 o 4
Caminar,trotar,
ciclismo,remar
Caminar,ciclismo,
remar
3 o 4
30 – 45 (continuo o intermitente)
30 (continuo o intermitente)
Prescripción del ejercicio de acuerdo a las características del paciente.
Ades,PA. N Engl J Med, Sep 20/2001

Intensidad 65 – 80% FCmax
Tipo de ejercicio
Entrenamiento ResistenciaAerobica – Alto Gasto Calorico
Edad>65 años, Incapacidad en trabajos físicos o sobrepeso
SobrepesoCaracteristica
Frecuencia de sesiones/semana
Duración de c/sesión(min)
50 - 75% MR
2 o 3
Caminar Equipo multifuncional
5 o 6
45 - 60 10-20 Repeticiones
Prescripción del ejercicio de acuerdo a las características del paciente.
Ades,PA. N Engl J Med, Sep 20/2001

Intensidad del ejercicio para modificación de factores de riesgo coronario
HDL x
Triglicéridos x xIntolerancia a la Glucosa x xHipertensión x xCoagulación xPeso Corporal xPsicológico x x
Alta Moderada BajaFactor de riesgo
Tabla. Fletcher G. Cardiology Clinics. Vol 14. N° 1. pag.90, Feb 1996
Alta = 75-90% Max Moderada = 60-75% Max Baja = 40-60% Max

PRESCRIPCIÓN DEL EJERCICIO
ENTRENAMIENTO FÍSICO PARA PACIENTES CON ENFERMEDAD CORONARIA
DisminuyeMorbilidad yMortalidadRealza el
sentirse bien Psicosocial
Modifica factores de riesgo coronario
Mejorafuncióncardiaca
Aumentala capacidadfuncional
DICG

Bibliografía:• HARRISON, Internal Medicine, 15th Edition, 2002• OPIE, Fármacos en Cardiología, 5a. Edición, 2002• SWANTON, Cardiology pocket book, 2002• Archivos de Cardiología de México, Año 74, Vol. 74, Número 3, 2004• VARGAS BARRÓN, Tratado de Cardiología, SMC, Ed. Inters., 2005• Ades,PA. N Engl J Med, Sep 20/2001• Pashkow,F. y Dafoe,W. Clinical Cardiac Rehabilitation. 1999.• Organización Mundial de la Salud [OMS] (2009). El día mundial del corazón.
Documento revisado el 5 de agosto de 2009 de http://www.who.int/mediacentre/events/annual/world_heart_day/es/index.html
• Enfermedades cardiovasculares (2007). Documento revisado el 5 de agosto de 2009 de http://www.who.int/mediacentre/factsheets/fs317/es/index.html
• Sistema Nacional de Información en Salud [SINAIS] (2009). Cubos dinámicos de egresos hospitalarios. Revisados el 7 de agosto de 2009, de: http://www.sinais.salud.gob.mx/basesdedatos/index.html